Анализы на гормоны
Как правильно сдать анализы на гормоны
Анализы на фолликулостимулирующий (ФСГ) и лютеинезирующий (ЛГ) гормоны сдаются утром натощак, на 3-5 день цикла.
- За неделю до сдачи крови рекомендуется ограничить физическую активность,
- За 2-3 суток исключить алкоголь,
- В течение 3-х суток перед анализом соблюдать режим дня с полноценным сном и не допускать психоэмоциональных перегрузок.
Анализ на определение уровня прогестерона обычно сдают во второй половине менструального цикла (на 19-24 день).
Анализ на тестостерон рекомендуется сдавать на 2-5 день цикла.
Анализ на уровень эстрадиола в крови сдают натощак до 7 дня цикла.
Анализ на антимюллеров гормон (АМГ) желательно сдавать на 2-5 день (но не позднее 7 дня) менструального цикла.
Анализ на пролактин сдают в разные фазы цикла. Как подготовиться?
- Накануне необходимо: исключить алкоголь, стрессовые ситуации, физическую и половую активность, не посещать баню и сауну.
- За 1 час, а лучше за сутки до сдачи анализа откажитесь от курения.
- Перед сдачей анализа необходимо посидеть в полном покое 10-15 минут.
Сдать анализы на гормоны женского и мужского профиля вы можете в нашей клинике “БэбиБум” в рабочие дни клиники с понедельника по пятницу, а также в любой другой лаборатории по месту жительства.
ПОЛОВЫЕ ГОРМОНЫ
Фолликулостимулирующий и лютеинезирующий гормоны
При нарушениях менструального цикла, отклонениях в половом развитии и в поисках причин мужского и женского бесплодия, репродуктолог направит вас сдать анализы на фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ) гормоны. Оба гормона играют важную роль в процессе зачатия и оплодотворения.
Оба гормона играют важную роль в процессе зачатия и оплодотворения.
У женщин ФСГ и ЛГ контролируют развитие и функционирование фолликулов яичников. При овуляции вырабатывается наибольшее количество гормона, а затем происходит снижение его уровня. Соответственно при недостаточном уровне ФСГ фолликул не растет, а овуляция не происходит.
В мужском организме ФСГ отвечает за рост тестостерона в крови, активизирует развитие семявыносящих канальцев и семенников, созревание сперматозоидов.
Если фолликулостимулирующий гормон (ФСГ) выше нормы, это может сигнализировать о синдроме истощения яичников, аденоме гипофиза, о наличии эндометриоидных кист яичников, дисфункциональных маточных кровотечениях и др.
Если фолликулостимулирующий гормон (ФСГ) ниже нормы, это может говорить о гипоталамической аменорее, гиперлактинемии, голодании или ожирении.
Предпосылками к повышению лютеинизирующего гормона (ЛГ) могут быть: аденома гипофиза, синдром истощения яичников, СПКЯ, эндометриоз, почечная недостаточность и др.
Снижение уровня лютеинизирующего гормона
(ЛГ) может говорить о стрессе, ожирении, гиперпролактинемии, вторичной аменорее.
Прогестерон
Относится к стероидным гормонам. Вырабатывается яичниками, желтым телом и плацентой. Его также называют гормоном беременности.
Прогестерон необходим для успешной имплантации эмбриона в матке, его дальнейшего роста и развития.
Снижение уровня прогестерона может спровоцировать прерывание беременности.
Тестостерон
Относится к стероидным гормонам (андрогенам). Вырабатывается преимущественно у мужчин, у женщин вырабатывается в значительно меньшем количестве.
У женщин повышение уровня тестостерона может приводить к нарушениям менструального цикла и препятствовать наступлению овуляции – развивается гиперандрогенное бесплодие.
У мужчин снижение уровня тестостерона приводит к снижению оплодотворяющей способности спермы и эректильной дисфункции.
Пролактин
Пролактин — главный женский гормон, который контролирует процессы овуляции, несёт ответственность за детородные функции и циклы менструаций.
Выработка пролактина происходит в передних долях гипофиза, в головном мозге. Его количество резко возрастает под воздействием стрессовых факторов, эмоциональных и физических перенапряжений. Именно поэтому гормон ещё называют стрессовым.
Пролактин оказывает огромное влияние на работу репродуктивной системы женщин и мужчин.
Во время беременности и кормления грудью он выступает в роли естественного контрацептива, предупреждая зачатие.
Однако существуют патологические причины повышения уровня этого гормона в крови.
Врачи рекомендуют пройти обследование на пролактин, если у женщины длительное время не получается забеременеть, нарушился менструальный цикл, снизилось сексуальное влечение, увеличился вес, ухудшилась работа щитовидной железы. Более подробно о гиперпролактинемии читайте в нашей статье
Эстрадиол
Женский стероидный гормон с наибольшей эстрогенной активностью, вырабатывается в основном в яичниках у женщин, в меньшей степени – яичками у мужчин, а также надпочечниками.
Эстрадиол влияет на общее состояние женщины: в первую очередь, он на функционирование яичников.
Антимюллеров гормон (АМГ)
Вырабатывается в организме мужчин и женщин.
Анализ крови на АМГ позволяет количественно оценить овариальный запас и спрогнозировать ответ яичников на стимуляцию овуляции.
Гормоны щитовидной железы
Большое значение имеет правильная работа щитовидной железы.
Ее состояние и функционирование отражает уровень тиреотропного гормона (ТТГ), свободного тироксина, антитела к тиреоглобулину и тиреопероксидазе.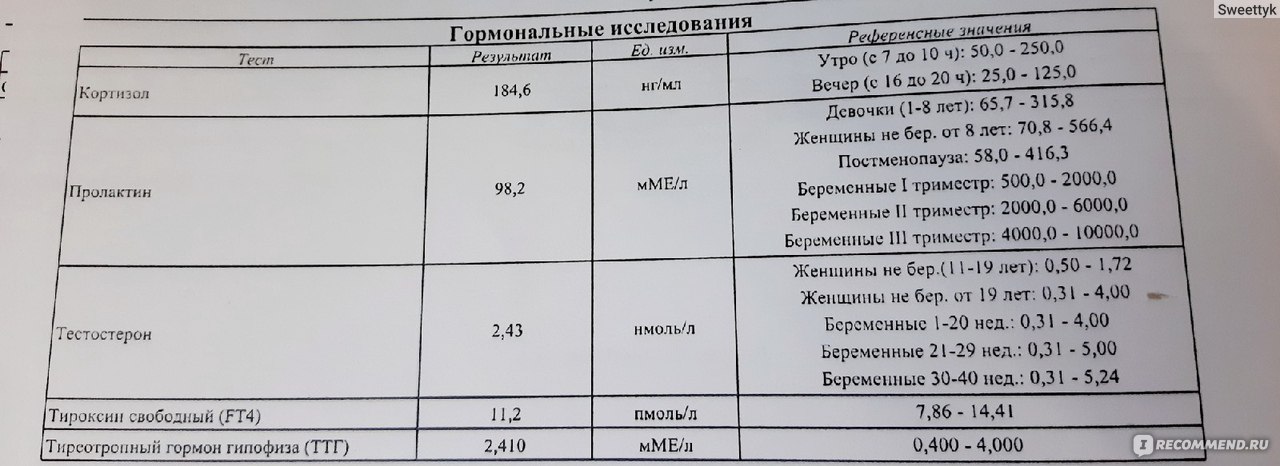
При необходимости, коррекция уровня гормонов помогает подготовить организм женщины к ЭКО.
Какие именно анализы на гормоны нужно сдать, и в какие дни цикла потребуется провести исследования, определит ваш лечащий врач на консультации.
Главные женские гормоны для здоровья и красоты
Опубликовано: 27.11.2017 Обновлено: 09.03.2021 Просмотров: 173542
Гормональный дисбаланс может возникать по самым разным причинам: из-за стресса, нарушений иммунитета, хронических заболеваний и вирусных инфекций, длительного приема гормональных препаратов и даже недосыпания.
В каких случаях необходимо обязательно сдать кровь на лабораторные исследования? В первую очередь — при нерегулярном менструальном цикле, обильных менструациях или болевых ощущениях во время цикла, а также проблемах с зачатием. Ухудшение состояния кожи — прыщи, угри, снижение либидо — не менее весомые поводы обратиться в СИТИЛАБ для сдачи анализов.
ФСГ (фолликулостимулирующий гормон)
Вырабатывается в гипофизе, способствует образованию и созреванию яйцеклеток, влияет на формирование фолликула. Достижение максимального уровня ФСГ приводит к овуляции. Тест на уровень ФСГ — один из главных для выявления патологий репродуктивной системы у женщин.
32-20-003 — Фолликулостимулирующий гормон
ЛГ (лютеинизирующий гормон)
Вырабатывается в гипофизе, стимулирует выработку прогестерона, обеспечивает овуляцию и образование желтого тела. Высокий уровень ЛГ свидетельствует о преждевременной менопаузе, гипофункции яичников.
32-20-002 — Лютеинизирующий гормон
Прогестерон
Уникальный гормон женщин. Синтез прогестерона осуществляется в яичниках, коре надпочечников; желтым телом, плацентой во время беременности.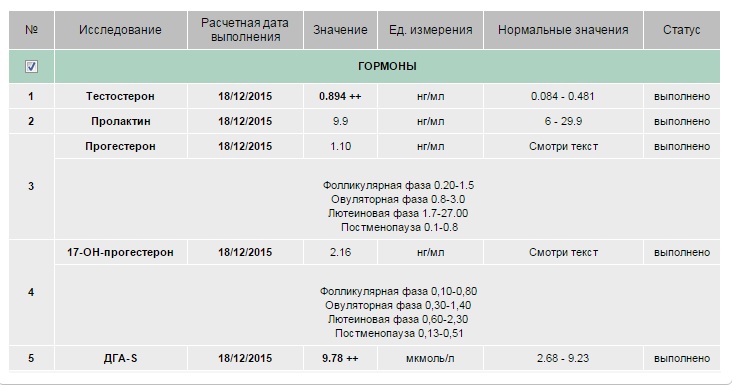 Его главная задача — регуляция менструального цикла. Он подготавливает эндометрий к прикреплению яйцеклетки, сохранению беременности.
Его главная задача — регуляция менструального цикла. Он подготавливает эндометрий к прикреплению яйцеклетки, сохранению беременности.
32-20-005 — Прогестерон
Эстрадиол
Один из главных женских гормонов — гормон красоты. Под его влиянием формируются вторичные половые признаки, округлые формы фигуры, мягкий, бархатистый тембр голоса, нежная кожа также его заслуга. Участвует в регуляции менструального цикла, контролирует обменные процессы в костной ткани, поддерживает хорошее настроение и либидо.
32-20-004 — Эстрадиол (Е2)
Тестостерон
Тестостерон играет важную роль для репродуктивного здоровья женщины, участвует в формировании фолликула яичника. Повышение уровня тестостерона может привести к нарушению менструального цикла, появлению волос на лице, акне, себорейному дерматиту.
32-20-008 — Тестостерон
32-20-010 — Тестостерон свободный
Ингибин В
Маркер функции клеток Сертоли и экзокринной тестикулярной функции у мужчин (состояния сперматогенеза). У женщин ингибин В является основным показателем EFORT-теста (Exogenous FSH Ovarian Reserve Test) — тест на функциональный резерв яичников. Определяет выработку жизнестойких яйцеклеток. Является маркером опухоли яичников в период мено- и постменопаузы.
32-20-006 — Ингибин В
Антимюллеров гормон
Маркер овариального резерва яичников, овариального старения, дисфункции и овариального ответа. Уровень этого гормона коррелирует с количеством антральных фолликулов, от количества которых зависят шансы на успех зачатия. Чаще всего гормон повышен при синдроме поликистозных яичников, бесплодии, опухолях яичника.
32-20-007 — Антимюллеров гормон (AMH/MIS)
Пролактин
Гормон, вырабатываемый лактотрофами — клетками передней доли гипофиза. Пролактин играет исключительно важную роль во многих процессах, происходящих в организме, в частности — в обеспечении нормальной работы репродуктивной системы. Повышение уровня пролактина является одной из частых причин бесплодия и наиболее частой при гормональных формах бесплодия у женщин.
Повышение уровня пролактина является одной из частых причин бесплодия и наиболее частой при гормональных формах бесплодия у женщин.
32-20-001 — Пролактин
Тиреотропный гормон
Оказывает стимулирующее влияние на все этапы биосинтеза гормонов щитовидной железы, которые влияют на повышение утилизации углеводов, увеличение поглощения глюкозы мышцами, стимуляцию белкового синтеза, повышение расщепления жиров и окисление жирных кислот. Помогает поддерживать вес в норме и сохранять стройность. Нарушение функции щитовидной железы приводит к развитию симптомов, вызывающих нарушение обмена веществ, а также репродуктивной функции.
31-20-001 — ТТГ (тиреотропный гормон)
Анализы на Гормональный профиль (комплекс) для женщин, цены в лаборатории KDL
Данный комплекс предназначен для полного обследования гормонального статуса женщины детородного возраста. Регуляция репродуктивной функции начинается с коры головного мозга, откуда нервные импульсы отправляются в гипоталамус, а затем в гипофиз – важнейший орган гормонального контроля всего организма. В гипофизе синтезируются гормоны ФСГ и ЛГ, запускающие и регулирующие циклические изменения (менструальный цикл), необходимые для осуществления зачатия, вынашивания и рождения ребёнка. В яичниках под влиянием ФСГ и ЛГ происходит рост и созревание фолликулов, овуляция, формирование желтого тела и синтез гормонов – эстрадиола и прогестерона. Гормоны яичника оказывают действие на репродуктивные органы-мишени (матка, шейка матки, влагалище, молочные железы) и нерепродуктивные ткани. Именно поэтому кроме явных проблем — нарушения менструальной функции, бесплодие и невынашивание; обращают внимание на другие признаки. Избыточное оволосение, грубый голос, наличие акне, изменения веса и телосложения – также позволяют заподозрить нарушения гормональной регуляции. Это может быть связано с влиянием женских и мужских половых гормонов. Гормональный профиль позволяет врачу выявить гормональные нарушения и определить, на каком уровне регуляции произошёл сбой.
Что входит в состав исследования?
- ФСГ, ЛГ, ТТГ, пролактин — гормоны гипофиза:
- ФСГ (фолликулостимулирующий гормон) – стимулирует фолликулогенез, затем в каждом цикле рост фолликулов в яичниках и синтез эстрадиола – основного женского гормона
- ЛГ (лютеинизирующий гормон) – отвечает за овуляцию, синтез прогестерона в желтом теле и синтез андрогенов в яичниках
- ТТГ (тиреотропный гормон) – гормон, управляющий щитовидной железой; в составе комплекса для оценки функции щитовидной железы, оказывающей влияние на репродуктивную функцию
- Пролактин – физиологическое повышение характерно в период полового созревания, беременности и грудного вскармливания. Патологическое повышение приводит к аменорее и бесплодию
- Эстрадиол – биологически активный эстроген, обеспечивает пролиферацию эндометрия. Снижение эстрадиола приводит к повышению ФСГ (отрицательная обратная связь). Повышение эстрадиола приводит к повышению ЛГ (положительная обратная связь), в результате происходит окончательное созревание яйцеклетки и овуляция.
- Тестостерон свободный и андростендион – андрогены, вырабатываются в яичниках и надпочечниках
- Дегидроэпиандростерон сульфат (ДГЭА-сульфат), гидроксипрогестерон (17-OH-прогестерон) – промежуточные метаболиты синтеза половых гормонов в надпочечниках, позволяют оценить их функцию.
- Кортизол – глюкокортикоид, образуется в надпочечниках. Его уровень необходим для исключения (выявления) врожденной дисфункции коры надпочечников.
В каких случаях обычно назначают гормональный профиль (комплекс) для женщин?
- Нарушения менструального цикла
- Аменорея
- Бесплодие и невынашивание
- Другие признаки, указывающие на возможное нарушение гормонального статуса
Что означают результаты теста?
Результаты лабораторных исследований оценивает в комплексе лечащий врач, обладающий информацией о пациенте и результатами инструментальных исследований.
Сроки выполнения теста
4-5 дня.
Как подготовиться к анализу?
Исследование проводится на 3-5 день менструального цикла. Биоматериал — венозная кровь, сдаётся утром натощак или через 3 часа после необильного приёма пищи. Специальной подготовки не требуется.
Инвитро. Гормональные исследования, узнать цены на анализы и сдать в Москве
Плацентарный лактоген (Human placental lactogen, HPL)
Пептидный гормон, производимый плацентой во время беременности. Диагностический тест для определения состояния плаценты, выявления осложнений беременности и патологии трофобласта.
Трофобластный гормон (ТБГ)
Определение уровня ТБГ используется для диагностики и мониторинга ряда онкологических заболеваний, в первую очередь опухолей трофобласта. Обнаружение в крови ТБГ при раке матки и яичников свидетельствует о повышенной злокачественности опухоли.
С-Пептид (C-Peptide)
С-пептид – биологически неактивный маркер углеводного обмена, показатель секреции эндогенного инсулина. Тест используется для диагностики сахарного диабета и контроля терапии, т. к. измерение С-пептида позволяет оценить секрецию инсулина даже на фоне приема экзогенного инсулина и в присутствии аутоантител к инсулину.
Инсулин (Insulin)
Инсулин – гормон, синтезируемый поджелудочной железой, главный регулятор углеводного обмена. Определение уровня инсулина в сыворотке крови применяют в комплексном обследовании пациентов с метаболическим синдромом, в обследовании женщин с синдромом поликистозных яичников. Также этот маркер используется в диагностике гипогликемических состояний и при подозрении на инсулиному.
Проинсулин (Proinsulin)
Измерение концентрации проинсулина применяют в диагностике опухолей бета-клеток поджелудочной железы (инсулином).
Катехоламины в плазме (адреналин, норадреналин, дофамин)
Исследование применяют в диагностике феохромоцитом, дифференциальной диагностике гипертензивных состояний, при дисфункциях симпатоадреналовой системы и патологических состояниях, связанных с изменением уровня серотонина.
Гистамин плазмы (Histamine, plasma)
Тест используют в диагностике карциноидных опухолей, продуцирующих гистамин, лабораторном подтверждении анафилактических реакций.
Альдостерон (кровь) (Aldosterone)
Основной минералокортикоидный гормон коры надпочечников, участвующий в регуляции баланса натрия и калия, поддержании артериального давления и объема крови.
Лептин (Leptin)
Лептин – гормон, секретируемый жировыми клетками и участвующий в регуляции энергетического обмена. Определение уровня лептина в сыворотке крови можно использовать в комплексе обследования при проблемах повышения или снижения массы тела, в дифференциальной диагностике сахарного диабета II типа и ожирения, как показатель риска развития ишемической болезни сердца. Также анализ применяется при выявлении причин вторичной аменореи.
Гастрин (Gastrin)
Пептидный гормон желудочно-кишечного тракта. Тест используется в диагностике синдрома Золлингера-Элисона и мониторинге гастрин-продуцирующих гастрином.
Гастрин-17 (стимулированный)
Тест проводят в дополнение к исследованию «Гастропанель» в комплексной диагностике диспептических расстройств, для ранней диагностики H. pylori-ассоциированного хронического гастрита, оценки локализации, характера и тяжести патологического процесса, в целях определения риска язвенной болезни и рака желудка (неинвазивное обследование для отбора пациентов, нуждающихся в гастроскопии с последующей биопсией).
ПРАВИЛА ПОДГОТОВКИ К ЛАБОРАТОРНЫМ ИССЛЕДОВАНИЯМ
Подготовка к исследованиям крови
Общий анализ крови
Кровь рекомендуется сдавать утром, в период с 8 до 11 часов, натощак. Желательно за 1 – 2 дня до обследования исключить из рациона жирное, жареное и алкоголь.
Утром рекомендуется выпить 1–2 стакана обычной негазированной воды, это снизит вязкость крови, и позволит взять достаточный для исследования объем биоматериала.
Не следует сдавать кровь сразу после физиотерапевтических процедур, инструментального обследования, рентгенологического и ультразвукового исследований, массажа и других медицинских процедур.
За 1-2 часа до сдачи крови воздержаться от курения, не употреблять сок, чай, кофе. Исключить физическое напряжение (физзарядка, бег, быстрый подъем по лестнице), эмоциональное возбуждение. За 15 минут до сдачи крови рекомендуется отдохнуть, успокоиться.
Биохимия крови
Накануне исследования (в течение 24 часов) исключить алкоголь, интенсивные физические нагрузки, прием лекарственных препаратов (по согласованию с врачом).
Вечером накануне исследования легкий ужин без жирной пищи.
За 1-2 часа до сдачи крови воздержаться от курения, не употреблять сок, чай, кофе. Исключить физическое напряжение (физзарядка, бег, быстрый подъем по лестнице), эмоциональное возбуждение. За 15 минут до сдачи крови рекомендуется отдохнуть, успокоиться.
Не следует сдавать кровь сразу после физиотерапевтических процедур, инструментального обследования, рентгенологического и ультразвукового исследований, массажа и других медицинских процедур.
При контроле лабораторных показателей в динамике рекомендуется проводить повторные исследования в одинаковых условиях – в одной лаборатории, сдавать кровь в одинаковое время суток и пр.
Мочевина
За 1-2 дня до исследования необходимо соблюдать диету: отказаться от употребления богатой пуринами пищи – печени, почек, а также максимально ограничить в рационе мясо, рыбу, кофе, чай. Противопоказаны интенсивные физические нагрузки.Холестерин, липидограмма
После 10-12 часового голодания. За две недели до исследования необходимо отменить препараты, понижающие уровень липидов в крови, если не ставится цель определить гиполипидемический эффект терапии этими препаратами.
Глюкоза
При сдаче крови на глюкозу (в дополнение к основным требованиям подготовки к анализам) нельзя чистить зубы и жевать резинку, пить чай/кофе (даже несладкий). Утренняя чашка кофе кардинально изменит показатели глюкозы. Также оказывают влияние контрацептивы, мочегонные средства и другие лекарства.Глюкозотолерантный тест
Проводится только при наличии предварительных результатов определения глюкозы натощак, без нагрузки. Содержание глюкозы в плазме крови определяют натощак и через 2 часа после нагрузки глюкозой.
Глюкозотолерантный тест проводится при нормальном и пограничном (на верхней границе нормы) уровне глюкозы крови. Проведение теста рекомендуется, если ранее хотя бы однократно была зарегистрирована гипергликемия во время стрессовой ситуации (инфаркт миокарда, инсульт, пневмония
и др.). Тест проводится после стабилизации состояния.Гаптоглобин
Перед исследованием необходимо исключить прием препаратов: дапсона, метилдопы, сульфасалазина, эстрогенов, пероральных контрацептивов, тамоксифена, андрогенов.Альфа-2-макроглобулин
В течение трех дней перед исследованием необходимо воздержание от мясной пищи.
Гормоны
Кровь на гормональные исследования необходимо сдавать натощак в утренние часы, в период с 8 до 11 часов утра.
При отсутствии такой возможности, на некоторые гормоны кровь можно сдавать спустя 4-5 часов после последнего приема пищи в дневные/вечерние часы (кроме тех исследований, на которые кровь необходимо сдавать строго в утренние часы). Перед сдачей анализов необходимо проконсультироваться у врача специалиста.
За 1-2 дня до сдачи анализов исключить из рациона продукты с высоким содержанием жиров, последний прием пищи не должен быть обильным. За 1 день до исследования необходим психоэмоциональный и физический комфорт (спокойное состояние без перегревания и переохлаждения).
Гормоны щитовидной железы
При первичной проверке уровня тиреоидных гормонов отменить препараты, влияющие на функцию щитовидной железы за 2-4 недели до исследования (после согласования с лечащим врачом). При контроле лечения — исключить прием препаратов в день исследования и обязательно отметить это в направительном бланке (отметить также и информацию о приеме других лекарств — аспирина, транквилизаторов, кортикостероидов, пероральных контрацептивов). Кровь на ТТГ рекомендуется сдавать до 10 утра.Половые гормоны
У женщин репродуктивного возраста на результаты гормональных исследований влияют физиологические факторы, cвязанные с фазой менструального цикла. Во время обследования на половые гормоны указать фазу менструального цикла. Гормоны репродуктивной системы необходимо сдавать строго по дням цикла:
ЛГ, ФСГ – 2-3 день цикла;
Эстрадиол – 2-3 или 21-23 день цикла;
Прогестерон – 21-23 день цикла, при 28-дневном цикле. Если цикл более или менее 28 дней, то за 7 дней до предполагаемой менструации.
17-ОН-прогестерон, Тестостерон – 2-3 день;
Дигидротестостерон, Андростендиол глюкоронид, Свободный тестостерон, Андростендион, Глобулин, связывающий половые гормоны, Антимюллеров гормон- на 2-3 день цикла.Пролактин, Макропролактин – на 2-3 день менструального цикла кровь сдавать утром в состоянии покоя, перед исследованием исключить пальпацию молочных желез. Макропролактин определяется, если пролактин больше 30 нг/мл.
Антимюллеров гормон (AMH/MIS), Ингибин B
Женщинам исследование проводят на 3-5 день менструального цикла. За 3 дня до взятия крови исключить интенсивные спортивные тренировки. Исследование не следует проводить во время любых острых заболеваний. За 1 час до взятия крови не курить.Паратгормон
Кровь рекомендуется сдавать до 10 утра.
Адреналин и норадреналин
За 8 дней до исследования исключить лекарственные препараты: салицилаты, β-блокаторы. За 1 день до исследования необходимо воздержаться от тяжелой физической нагрузки, исключить алкоголь, кофе, чай, витамины группы В, бананы.
За 1 день до исследования необходимо воздержаться от тяжелой физической нагрузки, исключить алкоголь, кофе, чай, витамины группы В, бананы.Ренин, ангиотензин
Перед исследованием исключить прием эстрогенов (за 1-2 мес.), диуретиков (за 3 недели), гипотензивных препаратов (за одну неделю). Взятие крови осуществлять в положении сидя или стоя.Альдостерон
По согласованию с врачом, за 8 дней до исследования отменить гипотензивные средства, β-блокаторы, слабительные, кортикостероиды, диуретики, антидепрессанты. За 3 недели до исследования отменить антагонисты альдостерона.АКТГ, кортизол
В связи с тем, что АКТГ и кортизол являются гормонами стресса, перед процедурой сдачи крови необходимо в течение 20 минут успокоиться и расслабиться. Любой стресс вызывает немотивированный выброс этих гормонов в кровь, что повлечет увеличение данного показателя.
Уровень этих гормонов циклически изменяется в течение суток, поэтому наиболее информативны результаты исследований, проведенных утром до 9 часов.Инсулин, С-пептид
Кровь сдавать строго в утренние часы.Гатрин 17, Гастрин-17 стимулированный, пепсиноген I, пепсиноген II, H. Pylori IgG
Кровь на исследование необходимо сдавать строго натощак после 12-часового голодания.
За 1 неделю до проведения исследования воздержаться от приема лекарственных средств, влияющих на желудочную секрецию: Pepcedin, Zantac, Nizax, Ranimex, Esofex, Losec, Somac, Ranixal, Ranil.
За 1 день до проведения исследования воздержаться от приема медикаментов, нейтрализующих соляную кислоту, секретируемую желудком: Alsucral, Balancid, Prepulsid, Metropam, Librax, Gaviscon.
Если возникают трудности с отменой лекарств, обязательно сообщить об этом лечащему врачу.
За 3 часа до сдачи крови воздержаться от курения.
Гемостаз
Базовая коагулограмма (протромбиновое время, МНО, АПТВ, фибриноген)
Взятие крови предпочтительно проводить утром натощак, после 8-14 часов ночного периода голодания Утром рекомендуется выпить 1–2 стакана обычной негазированной воды.
 Допустимо сдавать кровь днем через 4 часа после легкого приема пищи. Если Вы принимаете лекарства (антикоагулянты, дезагреганты), обязательно предупредите об этом лечащего врача и скажите об этом процедурной медсестре во время забора крови.
Допустимо сдавать кровь днем через 4 часа после легкого приема пищи. Если Вы принимаете лекарства (антикоагулянты, дезагреганты), обязательно предупредите об этом лечащего врача и скажите об этом процедурной медсестре во время забора крови.
Протеин С, Протеин S, фактор Виллебранда
Не проводить исследование во время острых периодов заболеваний и во время приема антикоагулянтных препаратов (после отмены должно пройти не менее 30 дней). Биоматериал на исследование необходимо сдавать натощак. Между последним приёмом пищи и взятием крови должно пройти не менее 8 часов. Женщинам не рекомендуется сдавать исследования на гемостаз во время менструации.
Онкомаркеры
ПСА (общий, свободный)
После биопсии предстательной железы и массажа простаты кровь для определения ПСА можно сдавать не ранее чем через 2 недели. Постхирургический уровень ПСА определяется не ранее чем через 6 недель после вмешательства.СА-125 яичники- более информативно сдавать через 2-3 дня после менструации.
Исследования крови на наличие инфекций
За 1-2 дня до исследования исключить из рациона продукты с высоким содержанием жиров. За 2 дня до сдачи крови на вирусные гепатиты исключить из рациона цитрусовые, оранжевые фрукты и овощи.
Результаты исследований на наличие инфекций зависят от периода инфицирования и состояния иммунной системы, поэтому отрицательный результат полностью не исключает инфекции. На раннем этапе заболевания происходит сероконверсия (отсутствие антител в острый период заболевания).
В сомнительных случаях целесообразно провести повторный анализ спустя 3-5 дней.
Исследование крови на наличие антител класса IgМ к возбудителям инфекций следует проводить не ранее 5-7 дня с момента заболевания, а антител классов IgG, IgA не ранее 10-14 дня. Это связано со сроками выработки антител иммунной системой и появлением их в крови в диагностическом титре.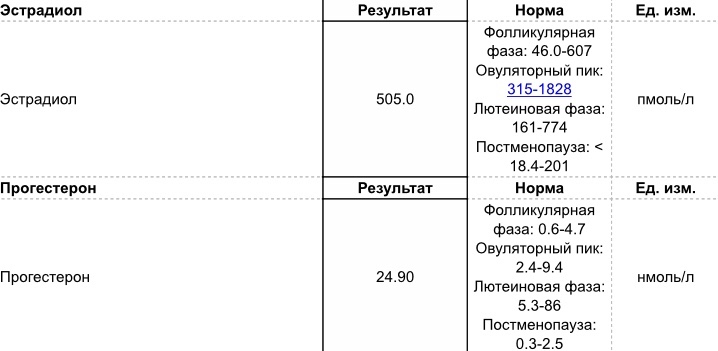
Очень важно точно следовать указанным рекомендациям, так как только в этом случае будут получены достоверные результаты исследований.
При контроле лабораторных показателей в динамике рекомендуется проводить повторные исследования в одинаковых условиях – в одной лаборатории, сдавать кровь в одинаковое время суток и пр.
Анализы на гормоны: показания, распространенные исследования
Эндокринная система принимает участие в регуляции жизнедеятельности всего организма. Сбой в работе желез приводит к нарушению секреции биологически активных веществ – гормонов и возникновению заболеваний. Анализы на гормоны позволяют узнать их уровень.
Показания к сдаче анализов
Гормональный дисбаланс, на фоне изменения функционирования эндокринных желез, может проявляться повышенным артериальным давлением, отеками, вялостью, тахикардией, снижением или набором веса. Подобные симптомы свидетельствуют о необходимости записаться к эндокринологу и пройти гормональное обследование. Сделать это можно в клинике «Здоровье Нации». Кроме того, специалист поможет выяснить причину следующих признаков:
- затруднение дыхания, одышка;
- повышенная потливость рук и их тремор;
- рост волос на теле в местах, где их быть не должно;
- чрезмерное мочеотделение;
- мужское и женское бесплодие;
- частые переломы конечностей;
- выраженная раздражительность, плаксивость.
С профилактической целью гормональные исследования рекомендуется проводить подросткам, а также при наступлении менопаузы. В донный период эндокринная система подвержена высокой нагрузке.
Щитовидная железа вырабатывает гормоны ТТГ, Т4, Т3. Анализ Т4 может подтвердить наличие токсического зоба, поражение гипоталамо-гипофизарной области. Анализ ТТГ подтвердит заболевания, вызывающие деструкцию клеток органа.
При нарушении функционирования половых желез исследованию подлежат:
- дигидротестостерон;
- пролактин;
- тестостерон;
- эстрадиол;
- глобулин ГСПГ;
- фолликулостимулирующий гормон.
При заболеваниях гипофизарно-надпочечниковой системы в крови определяется концентрация следующих биологически активных веществ:
- альдостерон;
- инсульноподобный фактор роста;
- соматотропин;
- кортизол.
При бесплодии и при планирования беременности потребуется сдать кровь:
- За день до сдачи анализа рекомендовано исключить из рациона жирную и жареную пищу, алкоголь, не употреблять большое количество жидкости.
- Для предотвращения получения ложных результатов следует исключить прием витаминов содержащих в составе йод за 3-5 дней до проведения.
- Забор крови для анализа осуществляется из вены утром натощак. Предпочтительное время сдачи крови — до 10–10.30 часов утра.
- Перед сдачей анализа запрещен прием чая, кофе, соков и воды, а также исключить физические нагрузки и эмоциональное перевозбуждение.
- Рекомендовано не курить за 1 час до проведения теста на гормоны щитовидной железы.
- За 20 минут до взятия крови необходимо посидеть, отдохнуть, расслабиться.
- В разных лабораториях могут применяться разные методы и единицы измерения. Чтобы оценка результатов была корректной,- рекомендовано проходить исследования в одной и той же лаборатории в одно время. Сравнение таких результатов будет более сопоставимым.
Как подготовиться к сдаче анализов
-
Забор крови для анализа осуществляется из вены утром натощак. Наилучшее время сдачи крови – до 10-10:30 часов утра. -
За 3-5 дней до проведения анализа, исключите витамины содержащие йод; -
За сутки до сдачи анализа, не ешьте жирную и жареную пищу, откажитесь от алкоголя, не употребляйте большое количество жидкости; -
За час перед сдачей крови откажитесь от курения;
О преимуществах обследования на гормоны в клинике «Здоровье Нации»
- В собственной лаборатории клиники представляется возможным сдать анализы на гормоны.
 При этом можно выбрать удобный день.
При этом можно выбрать удобный день. - С результатами можно ознакомиться за максимально короткие сроки.
- В одном учреждении представляется возможным пройти полную эндокринную диагностику.
- Лабораторные исследования проводятся с использованием качественных реактивов и современного оборудования, поэтому результаты отличаются высокой точностью.
С полученными результатами необходимо обратиться к эндокринологу медицинского центра «Здоровье Нации». Если будет обнаружены отклонения от нормальных значений, врач может назначить гормональное лечение, а также пройти обследование с использованием инструментальных методов. Повторная сдача анализов может потребоваться с целью оценки проведенного лечения.
Анализы на гормоны при простуде
Гормонами называют вещества, которые в определенном количестве образуются в железах внутренней секреции. Нормальный гормональный фон необходим для правильного функционирования всех систем организма, особенно эндокринной и репродуктивной. Определение концентрации гормонов назначают при бесплодии, подозрении на гипо- или гиперфункцию щитовидной железы.
Многие задаются вопросом, можно ли сдавать анализы на гормоны при простуде. Установлено, что простудные заболевания не влияют не результаты теста. Чтобы получить достоверные данные, важно соблюсти следующие условия:
- отказаться от спортивных тренировок и интенсивных физических нагрузок за несколько дней до визита в клинику,
- не употреблять алкогольные напитки в течение 48 часов до процедуры,
- не курить как минимум 2 часа перед забором биоматериала,
- делать анализ крови натощак утром, в состоянии полного спокойствия — психоэмоциональное напряжение может повлиять на итоги теста.
На получение и обработку результатов потребуется от 1-го до 14-ти дней в зависимости от того, концентрацию какого вещества необходимо определить.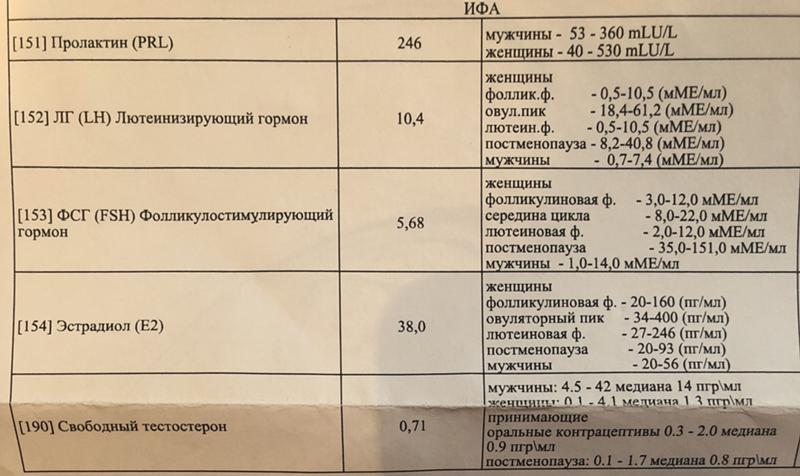 Комплекс анализов на гормоны при простуде можно сдать и на фоне приема медикаментов — антибиотиков, противовоспалительных препаратов, иммуномодуляторов. Не забудьте сообщить лаборанту, какие именно лекарства Вы принимаете.
Комплекс анализов на гормоны при простуде можно сдать и на фоне приема медикаментов — антибиотиков, противовоспалительных препаратов, иммуномодуляторов. Не забудьте сообщить лаборанту, какие именно лекарства Вы принимаете.
Гормональные исследования в «Литех»
Сеть лабораторий «Литех» предлагает широкий спектр тестов на гормоны. Сдать анализы удобно у нас — достаточно предварительно записаться и приехать в назначенное время. Доступны исследования на:
- ЛГ и ФСГ,
- эстрадиол,
- прогестерон,
- пролактин и макропролактин,
- тестостерон,
- тироксин общий и свободный,
- кортизол,
- инсулин,
- серотонин,
- лептин и многие другие гормоны.
Сдать анализы крови рекомендуется при:
- гирсутизме,
- сбоях менструального цикла у женщин и нарушении потенции у мужчин,
- уменьшении полового влечения,
- невынашивании беременности,
- метаболическом синдроме,
- гипогликемических состояниях и пр.
Результаты анализов на гормоны будут достоверными даже при простуде. Чтобы в полной мере оценить особенности гормонального фона и выявить склонность к тем или иным наследственным заболеваниям, пройдите комплексное обследование в «Литех» и закажите оформление генетического паспорта здоровья — мужского либо женского.
Записывайтесь на исследования любым удобным способом — через интернет-регистратуру или по телефонам офисов «Литех».
Все статьи
Гормональный дисбаланс: симптомы, причины и лечение
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Гормональный дисбаланс возникает, когда в кровотоке слишком много или слишком мало гормона. Из-за своей важной роли в организме даже небольшой гормональный дисбаланс может вызывать побочные эффекты во всем организме.
Гормоны — это химические вещества, которые вырабатываются железами эндокринной системы.Гормоны проходят через кровоток к тканям и органам, доставляя сообщения, которые говорят органам, что и когда делать.
Гормоны важны для регулирования большинства основных процессов в организме, поэтому гормональный дисбаланс может повлиять на широкий спектр функций организма. Гормоны помогают регулировать:
- обмен веществ и аппетит
- пульс
- циклы сна
- репродуктивные циклы и сексуальная функция
- общий рост и развитие
- уровень настроения и стресса
- температура тела
мужчины и женщины могут быть затронутым дисбалансом инсулина, стероидов, гормонов роста и адреналина.
Женщины также могут испытывать дисбаланс уровней эстрогена и прогестерона, тогда как мужчины чаще испытывают дисбаланс уровней тестостерона.
Поделиться на Pinterest Каждый человек в определенные моменты своей жизни испытывает периоды гормонального дисбаланса, но они также могут возникать, когда эндокринные железы не функционируют должным образом.
Симптомы гормонального дисбаланса зависят от того, какие железы и гормоны поражены.
Симптомы, связанные с наиболее частыми причинами гормонального дисбаланса, включают:
- необъяснимое увеличение или потеря веса
- необъяснимое или чрезмерное потоотделение
- трудности со сном
- изменения чувствительности к холоду и теплу
- очень сухая кожа или кожные высыпания
- изменения артериального давления
- изменения частоты сердечных сокращений
- хрупкие или слабые кости
- изменения концентрации сахара в крови
- раздражительность и беспокойство
- необъяснимая и длительная усталость
- повышенная жажда
- депрессия
- головные боли
- необходимость сходить в туалет больше или меньше обычного
- вздутие живота
- изменение аппетита
- снижение полового влечения
- истончение, ломкость волос
- бесплодие
- опухшее лицо
- помутнение зрения
- выпуклость на шее
- нежность груди
- углубление голоса у женщин
Каждый человек будет испытывать естественные периоды гормонального дисбаланса или колебаний в определенные моменты своей жизни.
Но гормональный дисбаланс также может возникать, когда эндокринные железы не функционируют должным образом.
Эндокринные железы — это специализированные клетки, которые производят, хранят и выделяют гормоны в кровь. По всему телу расположены несколько эндокринных желез, которые контролируют различные органы, в том числе:
- надпочечники
- гонады (яички и яичники)
- эпифиз
- гипофиз
- гипоталамус
- щитовидная и паращитовидная железы
- островки поджелудочной железы
Известно несколько заболеваний, влияющих на некоторые или несколько эндокринных желез.Определенные привычки образа жизни и факторы окружающей среды также могут играть роль в гормональном дисбалансе.
Причины гормонального дисбаланса включают:
- хронический или экстремальный стресс
- диабет 1 и 2 типа
- гипергликемия (гиперпродукция глюкагона)
- гипогликемия (вырабатывается больше инсулина, чем глюкозы в крови)
- пониженная активность щитовидной железы (гипотиреоз)
- сверхактивная щитовидная железа (гипертиреоз)
- избыточное или недостаточное производство паратиреоидного гормона
- плохое питание и плохое питание
- избыточный вес
- гормональные заместительные или противозачаточные препараты
- злоупотребление анаболическими стероидными препаратами
- одиночные узелки щитовидной железы
- опухоли гипофиза
- Синдром Кушинга (высокий уровень гормона кортизола)
- Болезнь Аддисона (низкий уровень кортизола и альдостерона)
- доброкачественные опухоли и кисты (мешочки, заполненные жидкостью), поражающие эндокринные железы
- врожденная гиперплазия надпочечников (низкий уровень кортизола)
- Повреждение эндокринной железы
- тяжелые аллергические реакции или инфекции
- рак с поражением эндокринных желез
- химиотерапия и лучевая терапия
- дефицит йода (зоб)
- наследственный панкреатит
- Синдром Тернера (женщины с только одной функционирующей Х-хромосомой)
- Синдром Прадера-Вилли
- анорексия
- фитоэстрогены, естественные растительные эстрогены, содержащиеся в соевых продуктах
- воздействие токсинов, загрязняющих веществ и химикатов, нарушающих эндокринную систему, включая пестициды и гербициды
Поделиться на Pinterest в течение всей жизни, прежде всего в период полового созревания, менструации, беременности и менопаузы.
На протяжении всей жизни женщины естественным образом испытывают несколько периодов гормонального дисбаланса, в том числе во время:
- полового созревания
- менструации
- беременности, родов и кормления грудью
- перименопаузы, менопаузы и постменопаузы
Женщины также подвержены риску развиваются разные типы нарушений гормонального дисбаланса, чем у мужчин, потому что у них разные эндокринные органы и циклы.
Заболевания, вызывающие нерегулярный гормональный дисбаланс у женщин, включают:
- Синдром поликистозных яичников (СПКЯ)
- Заместительные гормоны или противозачаточные препараты
- ранняя менопауза
- первичная недостаточность яичников (ПНЯ)
- рак яичников
Симптомы гормональные дисбалансы у женщин включают:
- тяжелые, нерегулярные или болезненные менструации
- остеопороз (слабые, ломкие кости)
- приливы и ночные поты
- сухость влагалища
- болезненность груди
- расстройство желудка
- запор и диарея
- прыщи во время или непосредственно перед менструацией
- маточное кровотечение, не связанное с менструацией
- усиление роста волос на лице, шее, груди или спине
- бесплодие
- увеличение веса
- истончение или выпадение волос
- кожные пятна или аномальные наросты
- углубление во ice
- увеличение клитора
Мужчины также в течение жизни испытывают естественные периоды гормонального дисбаланса.
Естественные причины гормонального дисбаланса у мужчин включают:
Мужчины также подвержены риску развития гормонального дисбаланса, отличного от женщин, потому что у них разные эндокринные органы и циклы.
Медицинские состояния, вызывающие гормональный дисбаланс у мужчин, включают:
Симптомы гормонального дисбаланса у мужчин включают:
- снижение полового влечения
- эректильная дисфункция (ED)
- низкое количество сперматозоидов
- снижение мышечной массы
- снижение роста волос на теле
- чрезмерное развитие ткани груди
- болезненность груди
- остеопороз
Лечение гормонального дисбаланса может варьироваться в зависимости от причины. Каждому человеку могут потребоваться разные виды лечения гормонального дисбаланса.
Каждому человеку могут потребоваться разные виды лечения гормонального дисбаланса.
Варианты лечения для женщин с гормональным дисбалансом включают:
- Гормональный контроль или противозачаточные средства. Для тех, кто не пытается забеременеть, лекарства, содержащие формы эстрогена и прогестерона, могут помочь регулировать нерегулярные менструальные циклы и симптомы. Люди могут принимать противозачаточные препараты в виде таблеток, кольца, пластыря, укола или внутриматочной спирали (ВМС).
- Эстроген вагинальный. Люди, у которых наблюдается сухость влагалища, связанная с изменением уровня эстрогена, могут наносить кремы, содержащие эстроген, непосредственно на ткани влагалища, чтобы уменьшить симптомы. Они также могут использовать таблетки и кольца эстрогена, чтобы уменьшить сухость влагалища.
- Гормональные препараты. Доступны лекарства для временного уменьшения серьезных симптомов, связанных с менопаузой, таких как приливы или ночная потливость.
- Эфлорнитин (Vaniqa). Этот крем по рецепту может замедлить чрезмерный рост волос на лице у женщин.
- Антиандрогенные препараты. Лекарства, блокирующие преимущественно мужской половой гормон андроген, могут помочь ограничить серьезные угри и чрезмерный рост или выпадение волос.
- Кломифен (Кломид) и летрозол (Фемара). Эти препараты помогают стимулировать овуляцию у людей с СПКЯ, которые пытаются забеременеть. Людям с СПКЯ и бесплодием также могут быть сделаны инъекции гонадотропинов, чтобы повысить шансы на беременность.
- Вспомогательные репродуктивные технологии. Экстракорпоральное оплодотворение (ЭКО) может использоваться, чтобы помочь беременным с осложнениями СПКЯ.
Варианты лечения гормонального дисбаланса включают:
- Метформин. Метформин, лекарство от диабета 2 типа, может помочь снизить уровень сахара в крови или снизить его.

- Левотироксин. Лекарства, содержащие левотироксин, такие как Synthroid и Levothroid, могут помочь улучшить симптомы гипотиреоза.
Варианты лечения мужчин с гормональным дисбалансом включают:
- Лекарства тестостерона. Гели и пластыри, содержащие тестостерон, могут помочь уменьшить симптомы гипогонадизма и других состояний, вызывающих низкий уровень тестостерона, таких как задержка или задержка полового созревания.
ОТЗЫВ ПРОДЛЕННОГО ВЫПУСКА МЕТФОРМИНА
В мае 2020 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) рекомендовало некоторым производителям метформина с расширенным высвобождением удалить часть своих таблеток с рынка США. Это связано с тем, что в некоторых таблетках метформина с пролонгированным высвобождением был обнаружен неприемлемый уровень вероятного канцерогена (вызывающего рак агента).Если вы в настоящее время принимаете этот препарат, позвоните своему врачу. Они посоветуют, следует ли вам продолжать принимать лекарства или вам нужен новый рецепт.
Люди использовали натуральные добавки для лечения гормонального дисбаланса на протяжении тысячелетий.
Однако не существует натуральных средств, которые были бы последовательно доказаны в клинических исследованиях для лечения гормонального дисбаланса и его причин, кроме изменения образа жизни.
Натуральные добавки, обычно используемые для уменьшения симптомов, связанных с гормональным дисбалансом, включают:
- черный кохош, донг-квай, красный клевер и масло примулы вечерней для приливов, вызванных менопаузой.
- женьшень при раздражительности, тревожности и нарушениях сна. вызванные менопаузой
- женьшень и мака для ED
Изменения образа жизни, которые могут помочь снизить вероятность и симптомы гормонального дисбаланса, включают:
- поддержание здоровой массы тела
- питательное и сбалансированное питание
- регулярные упражнения
- соблюдает правила личной гигиены, уделяя особое внимание мытью участков с большим количеством натуральных масел, таких как лицо, шея, спина и грудь
- Использование безрецептурных средств для промывания от прыщей, полосканий и лечебных кремов или гелей для незначительных и умеренных прыщи
- избегайте триггеров, вызывающих приливы, таких как теплая погода и острая, жирная или горячая пища и напитки s
- снижение стресса и управление им
- занятия йогой, медитацией или управляемая визуализация
- ограничение сладких продуктов и рафинированных углеводов
- отказ от упакованных продуктов
- замена старых антипригарных сковород на керамические
- использование стеклянных емкостей для хранения и нагрева продукты питания и напитки
- ограничение использования чистящих средств, содержащих токсичные химические вещества, таких как отбеливатель
- покупка фруктов и овощей, которые не были обработаны пестицидами или химикатами для созревания
- не разогревать продукты и напитки в микроволновой печи
Практически каждый испытывает минимум один или два периода гормонального дисбаланса в течение жизни.
Гормональный дисбаланс чаще встречается в период полового созревания, менструации и беременности. Но некоторые люди испытывают постоянный нерегулярный гормональный дисбаланс.
Многие гормональные нарушения вызваны внешними факторами, такими как стресс или прием гормональных препаратов. Однако гормональный дисбаланс также может быть вызван любым заболеванием, которое влияет на эндокринную систему или железы или затрагивает их.
Человек должен поговорить с врачом о долгосрочных необъяснимых симптомах, особенно о тех, которые вызывают боль, дискомфорт или мешают повседневной деятельности.
МАГАЗИН НАТУРАЛЬНЫХ ДОБАВОК
Натуральные добавки, перечисленные в этой статье, доступны в большинстве продуктовых магазинов или магазинов здорового питания, а также в Интернете:
Можете ли вы контролировать свои гормоны?
Когда вы слышите слово «гормон», вы можете подумать о подростках или женщинах в период менопаузы, но у всех нас — в любом возрасте — гормоны проходят через наш организм каждый день.
Вы когда-нибудь задумывались, почему чувствуете то, что делаете? Голодный? Сонный? Сердитый? Потные ладони? Отодвиньте занавеску…. гормоны могут нести ответственность за эти чувства.
«Гормоны контролируют множество функций нашего организма», — говорит Трой Диллард, доктор медицины , эндокринолог PeaceHealth из Беллингема, штат Вашингтон.
«Это молекулы, которые воздействуют почти на каждую клетку тела», — отмечает он. Гормоны регулируют все, от частоты сердечных сокращений, метаболизма, аппетита, настроения, воспроизводства, роста и развития, циклов сна и многого другого.
Ваша эндокринная система — это сложно
Гормоны вырабатываются эндокринной системой, которая состоит из желез и других частей вашего тела, вырабатывающих и выделяющих различные гормоны.
Существует более 35 уникальных гормонов, и наука много знает об этих гормонах и их действиях, но мы все еще открываем так много вещей, связанных с гормонами. Например, мы все еще активно исследуем влияние окружающей среды на наши гормоны, от веществ в пластмассах (например, BPA) до антипиренов, которые есть повсюду, в мебели, шторах и коврах, — говорит доктор Диллард.
Например, мы все еще активно исследуем влияние окружающей среды на наши гормоны, от веществ в пластмассах (например, BPA) до антипиренов, которые есть повсюду, в мебели, шторах и коврах, — говорит доктор Диллард.
В нашей среде может быть много гормональных «разрушителей». Некоторые гормоны играют более чем одну роль, например, игроки бейсбольной команды с определенными ролями, которые поддерживают друг друга в различных ситуациях.
Гормоны, их взаимодействия с клетками, друг с другом и с окружающей средой сложны, и эндокринологи усердно работают, исследуя и пытаясь понять эту сложность и то, как она влияет на наше здоровье, — говорит он. Вы также можете сравнить гормоны с инструментами в оркестре, играя разные части сложной пьесы, в идеале синхронно.
Итак, если гормоны так сильно контролируют, можно ли что-нибудь сделать, чтобы контролировать свои гормоны?
Да, нет, и это зависит от того, — говорит д-р.Диллард.
Что под нашим контролем?
Некоторые гормоны вообще неподвластны нашему контролю. Иногда мы ничего не можем сделать — или не сделать — чтобы изменить некоторые из них. Иногда это хорошо, поскольку многие из них связаны с ростом, развитием и большими жизненными изменениями. В других случаях это плохо. Например, при диабете 1 типа поджелудочная железа больше не может вырабатывать инсулин, и пациенты с диабетом должны вводить его ежедневно.
Однако есть много вещей, которые мы делаем каждый день, которые активируют наши гормоны.
«Технически мы не можем« контролировать »гормоны, но мы, безусловно, можем делать что-то, чтобы повлиять на них», — отмечает он. «Пища, которую мы едим или пить, может вызвать повышение или понижение уровня гормонов. Лишний вес также может существенно повлиять на работу гормонов ».
Вот примеры того, как уровень некоторых общих гормонов может повлиять на ваше самочувствие и что вы можете сделать, чтобы их изменить:
- Потные ладони, поверхностное дыхание, высокое кровяное давление и беспокойство — хорошие признаки того, что вы получаете выброс гормонов, вызванных стрессом, кортизола или адреналина (или эфинефрина).
 Это случается, когда вы напуганы или находитесь в напряженной ситуации, которая вызывает у вас чувство «драки или бегства». Чтобы снизить эти уровни, попробуйте глубоко дышать. Смех, упражнения и медитация также могут положительно противодействовать этим гормонам. Иногда вашему врачу требуется дополнительное обследование и анализ крови, чтобы убедиться, что они не чрезмерно повышены из-за эндокринных заболеваний, которые могут привести к устойчивому повышению.
Это случается, когда вы напуганы или находитесь в напряженной ситуации, которая вызывает у вас чувство «драки или бегства». Чтобы снизить эти уровни, попробуйте глубоко дышать. Смех, упражнения и медитация также могут положительно противодействовать этим гормонам. Иногда вашему врачу требуется дополнительное обследование и анализ крови, чтобы убедиться, что они не чрезмерно повышены из-за эндокринных заболеваний, которые могут привести к устойчивому повышению. - Когда у вас урчит в животе, это говорит грелин — гормон, который говорит нам, что мы голодны.Прием пищи, конечно, укрощает шум, но обязательно выбирайте продукты, которые будут насытить на более длительный период времени.
- У некоторых женщин и, реже, у мужчин есть проблемы с гормонами щитовидной железы, которые, помимо прочего, регулируют температуру тела, обмен веществ и уровень энергии. Если у вас проблемы с щитовидной железой, ваш врач порекомендует лечение и может посоветовать вам с осторожностью относиться к определенным продуктам, таким как водоросли, морские водоросли, капуста, брокколи и шпинат, в зависимости от вашего состояния.
Что нормально, а что нет?
Как и в любой другой части тела, гормоны могут пойти не так.Если у вас нарушен баланс гормонов, вы можете заметить разные симптомы в зависимости от того, какой гормон или гормоны затронуты, — говорит Бхавини Бхавсар, доктор медицины, , эндокринолог PeaceHealth из Ванкувера, Вашингтон. Обсудите это со своим врачом, чтобы можно было провести правильное обследование.
«Также важно помнить, что колебания уровня гормонов в разные периоды жизни — это нормально», — отмечает она.
Хотя вы можете попытаться воздействовать на определенные гормоны с помощью определенных продуктов или занятий, помните, что гормоны обычно зависят друг от друга и играют друг с другом.Редко вы можете повлиять только на один гормон, не повлияв на другие, поскольку они работают согласованно друг с другом. Если вы хотите добиться положительных изменений в своих гормонах, лучше всего выбрать действия, которые помогут им всем.
Если вы хотите добиться положительных изменений в своих гормонах, лучше всего выбрать действия, которые помогут им всем.
Шаги, которые можно предпринять для поддержания здоровья гормонов
Вот семь вещей, которые вы можете попробовать, чтобы поддерживать некоторые из ваших ключевых гормонов в здоровом диапазоне:
Пейте воду. Это обеспечивает бесперебойную работу всей вашей системы — избавление от вредных веществ и доставку жизненно важных питательных веществ.
Дыши. Ваши клетки любят кислород. Дыхание втягивает кислород. Это также помогает успокоить нервы и улучшить самочувствие. Снижение стресса на основе осознанности может научить вас использовать дыхание для снижения уровня этих гормонов стресса!
- Хороший сон или отдых. Ничто не заменит оживление всех аспектов вашего разума и тела, включая вашу гормональную систему. Было показано, что лишение сна и апноэ во сне отрицательно влияют на многие гормоны.
- Упражнение. Все виды упражнений — силовые, растягивающие и аэробные — помогают снизить уровень гормона стресса и обеспечивают необходимую защиту сердечно-сосудистой системы. Всегда проконсультируйтесь с врачом перед тем, как приступить к новой программе упражнений, особенно если у вас проблемы с сердцем или легкими.
- Ешьте нежирный белок, полезные жиры, клетчатку и овощи. Они не только заставляют вас чувствовать себя сытым, но и удовлетворяют вашу тягу к питательным веществам, которые должным образом подпитывают ваш организм.
- Избегайте сладких и полуфабрикатов. Еда и напитки с высоким содержанием сахара — это не просто «пустые» калории, они отрицательны, потому что вызывают всплески и падения уровня вашей энергии, которые могут сделать вас более голодными, чем раньше.
- Ешьте, когда голодны, и старайтесь не переедать.
 Следите за тем, чего просит ваше тело, и дайте своей системе отдохнуть. Гормоны, связанные с пищеварением, могут потерять свою эффективность, если они постоянно перенапрягаются. Ешьте медленно и осознанно, чтобы не переедать.
Следите за тем, чего просит ваше тело, и дайте своей системе отдохнуть. Гормоны, связанные с пищеварением, могут потерять свою эффективность, если они постоянно перенапрягаются. Ешьте медленно и осознанно, чтобы не переедать.
Гормоны могут получить плохую репутацию, особенно на определенных этапах нашей жизни. Но чем больше мы понимаем наши гормоны и то, что мы можем сделать, чтобы с ними работать, тем больше у нас шансов заставить их работать в нашу пользу.
4 типа на выбор
Даже после того, как вы решили пройти заместительную терапию эстрогенами (ЗЭТ), принятие решения еще не закончено. Существует множество видов терапии эстрогенами в самых разных формах — таблетки, пластыри, суппозитории и многое другое. Лучший тип заместительной гормональной терапии (ЗГТ) зависит от вашего здоровья, ваших симптомов, личных предпочтений и того, что вам нужно, чтобы отказаться от лечения.Например, если у вас все еще есть матка, эстроген будет вводиться в сочетании с гормоном прогестином.
Вот обзор типов ERT.
Лечение эстрогеном: таблетки
- Что это такое? Пероральные препараты — наиболее распространенная форма ЗЭТ. Примерами являются конъюгированные эстрогены (премарин), эстрадиол (Estrace) и эстратаб. Следуйте инструкциям вашего врача по дозировке. Большинство таблеток эстрогена принимают один раз в день без еды. У некоторых более сложные графики дозирования.
- Плюсы . Как и другие виды терапии эстрогенами, таблетки эстрогена могут уменьшить или устранить неприятные симптомы менопаузы. Они также могут снизить риск остеопороза. Несмотря на то, что существуют более новые способы получения ФЗТ, пероральные эстрогеновые препараты являются наиболее изученным типом терапии эстрогенами.
- Минусы. Риски этого типа терапии эстрогенами широко известны. Сам по себе эстроген вызывает небольшое увеличение риска инсультов, тромбов и других проблем.В сочетании с гормоном прогестином также может возрасти риск рака груди и сердечного приступа.
 Оральный эстроген, как и любая терапия эстрогеном, также может вызывать побочные эффекты. К ним относятся болезненные и опухшие груди, выделения из влагалища, головная боль и тошнота.
Оральный эстроген, как и любая терапия эстрогеном, также может вызывать побочные эффекты. К ним относятся болезненные и опухшие груди, выделения из влагалища, головная боль и тошнота.
Поскольку пероральный эстроген может быть тяжелым для печени, людям с повреждением печени его не следует принимать. Вместо этого им следует выбрать другой способ получения эстрогена.
Эстроген также иногда плохо всасывается, особенно если вы принимаете определенные лекарства или у вас проблемы с желудком.Он также может повысить уровень холестерина, поскольку метаболизируется в печени.
Лечение эстрогеном: кремы, гели и спреи для местного применения
- Что это такое? Гели с эстрогеном (например, Estroge и Divigell), кремы (например, Estrasorb) и спреи (например, Evamist) — это еще один способ проникновения эстрогена в вашу систему. Как и в случае с пластырями, этот вид лечения эстрогеном всасывается через кожу непосредственно в кровоток. Особенности того, как применять эти кремы, различаются, хотя обычно они используются один раз в день.Эстрогель наносится на одну руку от запястья до плеча. Estrasorb наносится на ноги. Эвамист наносится на руку.
- Плюсы. Поскольку кремы с эстрогеном всасываются через кожу и попадают непосредственно в кровоток, они безопаснее, чем пероральный эстроген для людей с проблемами печени и холестерина.
- Минусы. Гели, кремы и спреи с эстрогеном еще недостаточно изучены. Хотя они могут быть безопаснее перорального эстрогена, эксперты не уверены.Итак, предположим, что они представляют такой же небольшой риск серьезных заболеваний, как рак и инсульт.
Одна потенциальная проблема при использовании этого типа лечения эстрогеном заключается в том, что гель, крем или спрей могут натираться или смываться до того, как полностью впитаются. Прежде чем надевать одежду, убедитесь, что средство высохло. Всегда наносите его после ванны или душа.
Продолжение
Поскольку эстроген всасывается прямо через кожу, не позволяйте другим членам вашей семьи прикасаться к этим кремам или гелям. Если они это сделают, они могут сами получить дозу эстрогена. По той же причине убедитесь, что ваши руки чистые и сухие после применения лекарства.
Если они это сделают, они могут сами получить дозу эстрогена. По той же причине убедитесь, что ваши руки чистые и сухие после применения лекарства.
Лечение эстрогеном: вагинальные свечи, кольца и кремы
- Что это такое? Эти виды лечения эстрогенами можно наносить непосредственно на область влагалища. Как правило, эти методы лечения предназначены для женщин, которых особенно беспокоят сухость влагалища, зуд, жжение или боль во время полового акта.Примерами являются вагинальные таблетки (Imvexxy, Vagifem), кремы (Estrace или Estradiol) и вставные кольца (Estring или Femring).
Точный график дозирования зависит от продукта. Но в целом вагинальные кольца нужно менять каждые три месяца. Таблетки вагинальные часто используются ежедневно в течение пары недель; после этого вам нужно использовать их только два раза в неделю. Кремы можно использовать ежедневно, несколько раз в неделю или по другому графику. - Плюсы. Исследования показали, что когда дело доходит до лечения вагинальных симптомов менопаузы, таких как сухость, эти методы лечения более эффективны, чем другие формы терапии эстрогенами.Как и пластыри, некоторые из этих методов лечения могут быть более удобными, чем ежедневный прием таблеток.
Некоторые вагинальные суппозитории и кольца имеют низкие дозы и воздействуют только на непосредственную область. Преимущество в том, что они могут облегчить вагинальные симптомы, не подвергая все тело воздействию высоких доз эстрогена. Теоретически это могло бы снизить более серьезные риски терапии эстрогенами и быть безопасным способом для женщин, которые не могут принимать системную терапию, чтобы получить облегчение. - Минусы. Свечи и кольца с низкими дозами эстрогена помогают только при вагинальных симптомах хирургической менопаузы.Они не помогут с другими симптомами, такими как приливы. И хотя суппозитории с более высокими дозами, кольца и кремы могут помочь с этими симптомами, они могут подвергнуть вас тем же рискам, что и другие виды терапии эстрогенами, включая более высокий риск инсульта и рака.
 Большинство врачей не рекомендуют длительную вагинальную терапию эстрогенами женщинам, у которых еще осталась матка, поскольку это может увеличить риск рака эндометрия.
Большинство врачей не рекомендуют длительную вагинальную терапию эстрогенами женщинам, у которых еще осталась матка, поскольку это может увеличить риск рака эндометрия.
Выбор наилучшего типа терапии эстрогенами
Решая, какой тип терапии эстрогенами выбрать, посоветуйтесь со своим врачом.Хотя пероральный эстроген существует уже давно и хорошо изучен, некоторые способы приема гормональной терапии — нет. У них могут быть более низкие риски или другие риски, о которых мы еще не знаем. Ваш врач должен быть в курсе последних исследований.
В настоящий момент все риски гормональной терапии неясны. Поэтому, если вы все же решите пройти ФЗТ, эксперты обычно рекомендуют получать ее в минимальной дозе в течение как можно более короткого времени. Поговорите со своим врачом о том, как долго вам следует ожидать приема ФЗТ и как можно ограничить свои риски.
Гормональная терапия: подходит ли она вам?
Гормональная терапия: подходит ли она вам?
Гормональная терапия раньше обычно использовалась для лечения симптомов менопаузы и защиты здоровья в долгосрочной перспективе. Затем крупные клинические испытания показали риски для здоровья. Что это значит для тебя?
Персонал клиники Мэйо
Заместительная гормональная терапия — это лекарства, содержащие женские гормоны. Вы принимаете лекарство, чтобы заменить эстроген, который организм перестает вырабатывать во время менопаузы.Гормональная терапия чаще всего используется для лечения общих симптомов менопаузы, включая приливы и вагинальный дискомфорт.
Гормональная терапия также доказала свою способность предотвращать потерю костной массы и уменьшать вероятность переломов у женщин в постменопаузе.
Однако существуют риски, связанные с использованием гормональной терапии. Эти риски зависят от типа гормональной терапии, дозы, продолжительности приема лекарства и вашего индивидуального риска для здоровья. Для достижения наилучших результатов гормональная терапия должна быть адаптирована для каждого человека и периодически пересматриваться, чтобы быть уверенным, что польза от нее по-прежнему перевешивает риски.
Какие основные виды гормональной терапии?
Заместительная гормональная терапия в первую очередь направлена на восполнение эстрогена, который организм больше не вырабатывает после менопаузы. Существует два основных типа терапии эстрогенами:
- Системная гормональная терапия. Системный эстроген, который выпускается в форме таблеток, пластыря, кольца, геля, крема или спрея, обычно содержит более высокую дозу эстрогена, которая всасывается в организме. Его можно использовать для лечения любых распространенных симптомов менопаузы.
- Низкодозированные вагинальные продукты. Низкие дозы вагинальных препаратов эстрогена, которые выпускаются в форме крема, таблеток или колец, сводят к минимуму количество эстрогена, абсорбируемого организмом. Из-за этого вагинальные препараты в низких дозах обычно используются только для лечения вагинальных и мочевых симптомов менопаузы.
Если вам не удаляли матку, ваш врач обычно прописывает эстроген вместе с прогестероном или прогестином (лекарство, подобное прогестерону).Это связано с тем, что один эстроген, когда он не уравновешен прогестероном, может стимулировать рост слизистой оболочки матки, увеличивая риск рака эндометрия. Если вам удалили матку (гистерэктомия), вам может не потребоваться прием прогестина.
Каковы риски гормональной терапии?
В ходе крупнейшего на сегодняшний день клинического исследования заместительная гормональная терапия, состоящая из таблеток эстроген-прогестина (Prempro), увеличивала риск определенных серьезных состояний, в том числе:
- Болезнь сердца
- Ход
- Сгустки крови
- Рак груди
Последующие исследования показали, что эти риски варьируются в зависимости от:
- Возраст. Женщины, которые начинают гормональную терапию в возрасте 60 лет и старше или более 10 лет от начала менопаузы, подвергаются большему риску развития вышеуказанных состояний.
 Но если гормональную терапию начать до 60 лет или в течение 10 лет после менопаузы, польза от нее перевешивает риски.
Но если гормональную терапию начать до 60 лет или в течение 10 лет после менопаузы, польза от нее перевешивает риски. - Вид гормональной терапии. Риски гормональной терапии варьируются в зависимости от того, вводится ли эстроген отдельно или с прогестином, а также от дозы и типа эстрогена.
- История болезни. Ваш семейный анамнез и ваш личный анамнез, а также риск рака, сердечных заболеваний, инсульта, тромбов, заболеваний печени и остеопороза являются важными факторами при определении того, подходит ли вам заместительная гормональная терапия.
Вы и ваш врач должны учитывать все эти риски при принятии решения о том, подходит ли вам гормональная терапия.
Кому может быть полезна гормональная терапия?
Преимущества гормональной терапии могут перевесить риски, если вы здоровы и вы:
- Есть приливы от умеренных до сильных. Системная терапия эстрогенами остается наиболее эффективным средством облегчения неприятных приливов в период менопаузы и ночной потливости.
- Есть другие симптомы менопаузы. Эстроген может облегчить вагинальные симптомы менопаузы, такие как сухость, зуд, жжение и дискомфорт при половом акте.
- Необходимо предотвратить потерю костной ткани или переломы. Системный эстроген помогает защитить от болезни истончения костей, называемой остеопорозом. Однако врачи обычно рекомендуют лекарства, называемые бисфосфонатами, для лечения остеопороза.Но эстрогеновая терапия может помочь, если вы либо не переносите, либо не получаете пользы от других методов лечения.
- У вас ранняя менопауза или дефицит эстрогена. Если вам удалили яичники хирургическим путем до 45 лет, у вас прекратились менструации до 45 лет (преждевременная или ранняя менопауза) или у вас нарушилась нормальная функция яичников до 40 лет (первичная недостаточность яичников), ваше тело подвергалось меньшему воздействию эстрогена, чем тела женщин, которые переживают типичную менопаузу.
 Терапия эстрогенами может помочь снизить риск определенных заболеваний, включая остеопороз, сердечные заболевания, инсульт, слабоумие и изменения настроения.
Терапия эстрогенами может помочь снизить риск определенных заболеваний, включая остеопороз, сердечные заболевания, инсульт, слабоумие и изменения настроения.
Если вы принимаете гормональную терапию, как можно снизить риск?
Поговорите со своим врачом об этих стратегиях:
- Найдите лучший продукт и способ доставки для вас. Вы можете принимать эстроген в форме таблеток, пластыря, геля, вагинального крема, суппозитория или кольца с медленным высвобождением, которые вы помещаете во влагалище.Если вы испытываете только вагинальные симптомы, связанные с менопаузой, эстроген в вагинальном креме с низкой дозой, таблетке или кольце обычно является лучшим выбором, чем пероральная таблетка или пластырь для кожи.
- Сведите к минимуму количество принимаемых лекарств. Используйте самую низкую эффективную дозу в течение кратчайшего времени, необходимого для лечения ваших симптомов. Если вы моложе 45 лет, вам нужно достаточно эстрогена, чтобы обеспечить защиту от долгосрочных последствий дефицита эстрогена для здоровья. Если у вас продолжительные симптомы менопаузы, которые значительно ухудшают качество вашей жизни, ваш врач может порекомендовать более длительное лечение.
- Обращайтесь за регулярной медицинской помощью. Регулярно посещайте врача, чтобы польза от гормональной терапии по-прежнему перевешивала риски, а также для обследований, таких как маммография и гинекологические осмотры.
- Сделайте выбор в пользу здорового образа жизни. Включите физическую активность и упражнения в свой распорядок дня, соблюдайте здоровую диету, поддерживайте здоровый вес, не курите, ограничьте употребление алкоголя, справьтесь со стрессом и справьтесь с хроническими заболеваниями, такими как высокий уровень холестерина или высокое кровяное давление.
Если вам не делали гистерэктомию и вы принимаете системную терапию эстрогенами, вам также понадобится прогестин.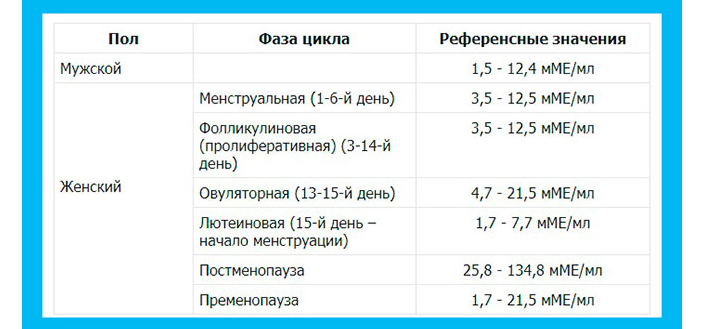 Ваш врач может помочь вам найти способ доставки, который предлагает наибольшие преимущества и удобство с наименьшими рисками и затратами.
Ваш врач может помочь вам найти способ доставки, который предлагает наибольшие преимущества и удобство с наименьшими рисками и затратами.
Что делать, если вы не можете принимать гормональную терапию?
Вы можете справиться с приливами во время менопаузы с помощью подходов к здоровому образу жизни, таких как охлаждение, ограничение напитков и алкоголя с кофеином, а также практика расслабленного дыхания в ритме или других методов релаксации.Есть также несколько рецептурных негормональных лекарств, которые могут помочь облегчить приливы.
При вагинальных проблемах, таких как сухость или болезненный половой акт, можно использовать увлажняющий крем или лубрикант для влагалища. Вы также можете спросить своего врача о лекарстве, отпускаемом по рецепту, оспемифене (осфена), который может помочь при эпизодах болезненного полового акта.
Итог: гормональная терапия не все хорошо и не все плохо
Чтобы определить, подходит ли вам гормональная терапия, поговорите со своим врачом о ваших индивидуальных симптомах и рисках для здоровья.Обязательно поддерживайте разговор на протяжении всего периода менопаузы.
По мере того, как исследователи узнают больше о гормональной терапии и других методах лечения менопаузы, рекомендации могут измениться. Если у вас по-прежнему наблюдаются неприятные симптомы менопаузы, регулярно пересматривайте варианты лечения с врачом.
9 июня 2020 г.
Показать ссылки
- AskMayoExpert. Гормональная терапия в период менопаузы (для взрослых). Клиника Майо; 2019.
- Мартин К.А. и др. Лечение симптомов менопаузы гормональной терапией.https://www.uptodate.com/contents/search. По состоянию на 25 марта 2020 г.
- Мартин К.А. и др. Гормональная терапия в период менопаузы: преимущества и риски. https://www.uptodate.com/contents/search. По состоянию на 25 марта 2020 г.
- Американский колледж акушеров и гинекологов. Практический бюллетень № 141: Управление симптомами менопаузы.
 Акушерство и гинекология. 2014; DOI: 10.1097 / 01.AOG.0000441353.20693.78. Подтверждено 2018.
Акушерство и гинекология. 2014; DOI: 10.1097 / 01.AOG.0000441353.20693.78. Подтверждено 2018. - Североамериканское общество менопаузы. Заявление о позиции Североамериканского общества по менопаузе в 2017 году в отношении гормональной терапии.Менопауза. 2017; DOI: 10.1097 / GME.0000000000000921.
- Североамериканское общество менопаузы. Негормональное ведение вазомоторных симптомов, связанных с менопаузой: заявление о позиции Североамериканского общества менопаузы 2015 г. Менопауза. 2015; DOI: 10.1097 / GME.0000000000000546.
Узнать больше Подробно
Продукты и услуги
- Книга: Клиника Мэйо Решение менопаузы
.
Менопауза — Диагностика и лечение
Диагноз
Признаков и симптомов менопаузы обычно достаточно, чтобы сказать большинству женщин, что у них начался менопаузальный переход. Если вас беспокоят нерегулярные месячные или приливы, поговорите со своим врачом. В некоторых случаях может быть рекомендована дополнительная оценка.
Обычно тесты не нужны для диагностики менопаузы. Но при определенных обстоятельствах ваш врач может порекомендовать анализы крови, чтобы проверить ваш уровень:
- Фолликулостимулирующий гормон (ФСГ) и эстроген (эстрадиол), потому что ваш уровень ФСГ увеличивается, а уровень эстрадиола снижается по мере наступления менопаузы
- Тиреотропный гормон (ТТГ), поскольку недостаточная активность щитовидной железы (гипотиреоз) может вызывать симптомы, похожие на симптомы менопаузы
Доступны безрецептурные домашние тесты для проверки уровня ФСГ в вашей моче.Тесты могут сказать вам, повысился ли у вас уровень ФСГ и, возможно, вы находитесь в перименопаузе или менопаузе. Но, поскольку уровни FSH повышаются и падают в течение вашего менструального цикла, домашние тесты FSH не могут точно сказать вам, действительно ли вы находитесь в стадии менопаузы.
Но, поскольку уровни FSH повышаются и падают в течение вашего менструального цикла, домашние тесты FSH не могут точно сказать вам, действительно ли вы находитесь в стадии менопаузы.
Лечение
Менопауза не требует лечения. Вместо этого лечение направлено на облегчение ваших признаков и симптомов, а также на предотвращение или лечение хронических состояний, которые могут возникнуть с возрастом.Процедуры могут включать:
- Гормональная терапия. Терапия эстрогенами — наиболее эффективный вариант лечения приливов при менопаузе. В зависимости от вашей личной и семейной истории болезни врач может порекомендовать эстроген в минимальной дозе и в кратчайшие сроки, необходимые для облегчения симптомов. Если у вас все еще есть матка, вам понадобится прогестин в дополнение к эстрогену. Эстроген также помогает предотвратить потерю костной массы. Длительное использование гормональной терапии может иметь некоторые риски сердечно-сосудистых заболеваний и рака груди, но начало приема гормонов примерно во время менопаузы показало пользу некоторым женщинам.Поговорите со своим врачом о преимуществах и рисках гормональной терапии и о том, является ли это безопасным выбором для вас.
- Эстроген вагинальный. Чтобы уменьшить сухость влагалища, эстроген можно вводить непосредственно во влагалище с помощью вагинального крема, таблетки или кольца. Эта процедура высвобождает лишь небольшое количество эстрогена, который всасывается тканями влагалища. Это может помочь уменьшить сухость влагалища, дискомфорт при половом акте и некоторые симптомы мочеиспускания.
- Низкие дозы антидепрессантов. Некоторые антидепрессанты, относящиеся к классу препаратов, называемых селективными ингибиторами обратного захвата серотонина (СИОЗС), могут уменьшить приливы при менопаузе.
 Низкие дозы антидепрессанта для лечения приливов могут быть полезны женщинам, которые не могут принимать эстроген по состоянию здоровья, или женщинам, которым нужен антидепрессант при расстройстве настроения.
Низкие дозы антидепрессанта для лечения приливов могут быть полезны женщинам, которые не могут принимать эстроген по состоянию здоровья, или женщинам, которым нужен антидепрессант при расстройстве настроения. - Габапентин (Gralise, Horizant, Neurontin). Габапентин одобрен для лечения судорог, но также было показано, что он помогает уменьшить приливы.Этот препарат полезен женщинам, которые не могут использовать терапию эстрогенами, а также тем, у кого также наблюдаются ночные приливы.
- Клонидин (Катапрес, Капвай). Клонидин, таблетка или пластырь, обычно используемые для лечения высокого кровяного давления, может облегчить приливы.
- Лекарства для профилактики или лечения остеопороза. В зависимости от индивидуальных потребностей врачи могут порекомендовать лекарства для профилактики или лечения остеопороза. Доступно несколько лекарств, которые помогают снизить потерю костной массы и риск переломов.Ваш врач может назначить добавки с витамином D для укрепления костей.
Прежде чем выбрать какую-либо форму лечения, поговорите со своим врачом о возможных вариантах, а также о рисках и преимуществах, связанных с каждым из них. Ежегодно пересматривайте свои варианты, так как ваши потребности и варианты лечения могут измениться.
Дополнительная информация
Показать дополнительную информацию
Клинические испытания
Изучите исследования клиники Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
К счастью, многие признаки и симптомы, связанные с менопаузой, носят временный характер. Примите следующие меры, чтобы уменьшить или предотвратить их последствия:
- Холодные приливы.
 Оденьтесь в несколько слоев, выпейте стакан холодной воды или сходите в прохладное место. Постарайтесь точно определить, что вызывает у вас приливы. Для многих женщин триггерами могут быть горячие напитки, кофеин, острая пища, алкоголь, стресс, жаркая погода и даже теплая комната.
Оденьтесь в несколько слоев, выпейте стакан холодной воды или сходите в прохладное место. Постарайтесь точно определить, что вызывает у вас приливы. Для многих женщин триггерами могут быть горячие напитки, кофеин, острая пища, алкоголь, стресс, жаркая погода и даже теплая комната. Уменьшает вагинальный дискомфорт. Попробуйте безрецептурный лубрикант на водной основе для влагалища (Astroglide, K-Y jelly, Sliquid и др.), Лубрикант или увлажняющий крем на силиконовой основе (Replens, K-Y Liquibeads, Sliquid и др.).
Вы можете подумать о выборе продукта, который не содержит глицерин, который может вызвать жжение или раздражение, если вы чувствительны к этому химическому веществу. Сохранение сексуальной активности также помогает избавиться от дискомфорта во влагалище за счет увеличения притока крови к влагалищу.
- Высыпайтесь. Избегайте кофеина, который может затруднить засыпание, и не употребляйте слишком много алкоголя, который может нарушить сон. Делайте упражнения в течение дня, но не перед сном. Если приливы нарушают ваш сон, возможно, вам придется найти способ справиться с ними, прежде чем вы сможете полноценно отдыхать.
- Практикуйте техники релаксации. Такие техники, как глубокое дыхание, ритмичное дыхание, управляемые образы, массаж и прогрессивное расслабление мышц, могут помочь при симптомах менопаузы.Вы можете найти ряд книг и онлайн-предложений, в которых показаны различные упражнения на расслабление.
- Укрепите тазовое дно. Упражнения для мышц тазового дна, называемые упражнениями Кегеля, могут улучшить некоторые формы недержания мочи.
- Соблюдайте сбалансированную диету. Включите разнообразные фрукты, овощи и цельнозерновые продукты. Ограничьте употребление насыщенных жиров, масел и сахаров. Спросите своего врача, нужны ли вам добавки кальция или витамина D для удовлетворения ежедневных потребностей.

- Не курите. Курение увеличивает риск сердечных заболеваний, инсульта, остеопороза, рака и ряда других проблем со здоровьем. Это также может усилить приливы и вызвать более раннюю менопаузу.
- Регулярно занимайтесь спортом. Регулярно выполняйте физические упражнения или упражнения в течение большинства дней, чтобы защититься от болезней сердца, диабета, остеопороза и других состояний, связанных со старением.
Альтернативная медицина
Многие подходы рекламировались как вспомогательные средства в управлении симптомами менопаузы, но лишь немногие из них имеют научные доказательства, подтверждающие утверждения.Некоторые дополнительные и альтернативные методы лечения, которые были или изучаются, включают:
Растительные эстрогены (фитоэстрогены). Эти эстрогены естественным образом содержатся в определенных продуктах питания. Существует два основных типа фитоэстрогенов — изофлавоны и лигнаны. Изофлавоны содержатся в соевых бобах, чечевице, нуте и других бобовых. Лигнаны содержатся в льняном семени, цельнозерновых и некоторых фруктах и овощах.
Могут ли эстрогены, содержащиеся в этих продуктах, облегчить приливы и другие симптомы менопаузы, еще предстоит доказать, но большинство исследований показало, что они неэффективны.Изофлавоны обладают некоторыми слабыми эффектами, подобными эстрогену, поэтому, если у вас был рак груди, поговорите со своим врачом, прежде чем дополнять свой рацион таблетками изофлавонов.
Считается, что трава шалфея содержит соединения с эстрогеноподобным действием, и есть веские доказательства того, что он может эффективно управлять симптомами менопаузы. Следует избегать употребления травы и ее масел людям, страдающим аллергией на шалфей, а также беременным и кормящим женщинам. Осторожно используйте у людей с высоким кровяным давлением или эпилепсией.
- Биоидентичные гормоны. Эти гормоны поступают из растительных источников.
 Термин «биоидентичный» подразумевает, что гормоны в продукте химически идентичны тем, которые производит ваше тело. Есть некоторые коммерчески доступные биоидентичные гормоны, одобренные Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA). Но многие препараты смешиваются — смешиваются в аптеке по рецепту врача — и не регулируются FDA , поэтому качество и риски могут различаться.Нет никаких научных доказательств того, что биоидентичные гормоны работают лучше, чем традиционная гормональная терапия в облегчении симптомов менопаузы. Также нет доказательств того, что они менее опасны, чем традиционная гормональная терапия.
Термин «биоидентичный» подразумевает, что гормоны в продукте химически идентичны тем, которые производит ваше тело. Есть некоторые коммерчески доступные биоидентичные гормоны, одобренные Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA). Но многие препараты смешиваются — смешиваются в аптеке по рецепту врача — и не регулируются FDA , поэтому качество и риски могут различаться.Нет никаких научных доказательств того, что биоидентичные гормоны работают лучше, чем традиционная гормональная терапия в облегчении симптомов менопаузы. Также нет доказательств того, что они менее опасны, чем традиционная гормональная терапия. - Клопогон черный. Черный кохош был популярен среди многих женщин с симптомами менопаузы. Но мало доказательств того, что черный кохош эффективен, а добавка может быть вредной для печени и может быть небезопасной для женщин с раком груди в анамнезе.
- Йога. Нет никаких доказательств того, что практика йоги снижает симптомы менопаузы. Но упражнения на равновесие, такие как йога или тай-чи, могут улучшить силу и координацию и могут помочь предотвратить падения, которые могут привести к переломам костей. Проконсультируйтесь с врачом перед тем, как начинать упражнения на равновесие. Подумайте о том, чтобы записаться на занятия, чтобы научиться выполнять позы и правильно дышать.
- Иглоукалывание. Иглоукалывание может иметь некоторое временное преимущество, помогая уменьшить приливы, но исследования не показали значительных или последовательных улучшений.Требуются дополнительные исследования.
- Гипноз. Гипнотерапия может снизить частоту возникновения приливов у некоторых женщин в период менопаузы, согласно исследованию Национального центра дополнительного и интегративного здоровья при Национальных институтах здравоохранения США. Согласно исследованию, гипнотерапия также помогла улучшить сон и уменьшить вмешательство в повседневную жизнь.

Возможно, вы слышали или пробовали другие пищевые добавки, такие как красный клевер, кава, донг-квай, DHEA, масло примулы вечерней и дикий ямс (натуральный крем с прогестероном).Научные данные об эффективности отсутствуют, а некоторые из этих продуктов могут быть вредными.
Проконсультируйтесь с врачом, прежде чем принимать какие-либо травяные или диетические добавки при симптомах менопаузы. FDA не регулирует растительные продукты, и некоторые из них могут быть опасными или взаимодействовать с другими лекарствами, которые вы принимаете, подвергая риску ваше здоровье.
Подготовка к приему
Ваш первый прием, скорее всего, будет у вашего основного лечащего врача или гинеколога.
Что вы можете сделать
До приема:
- Следите за своими симптомами. Например, составьте список того, сколько приливов вы испытываете за день или неделю, и отметьте, насколько они сильны.
- Составьте список любых лекарств, трав и витаминных добавок, которые вы принимаете. Укажите дозы и частоту их приема.
- Попросите члена семьи или близкого друга сопровождать вас, если это возможно. Во время посещения вам может быть предоставлено много информации, и бывает сложно все запомнить.
- Возьмите с собой блокнот или блокнот. Используйте его для записи важной информации во время вашего визита.
- Подготовьте список вопросов, которые следует задать врачу. Сначала перечислите самые важные вопросы.
Вот некоторые основные вопросы:
- Какие тесты мне могут понадобиться?
- Какие методы лечения доступны для минимизации моих симптомов?
- Могу ли я что-нибудь сделать, чтобы облегчить симптомы?
- Что я могу предпринять, чтобы сохранить свое здоровье?
- Могу ли я попробовать какие-нибудь альтернативные методы лечения?
- Есть ли у вас какие-нибудь печатные материалы или брошюры, которые я могу взять с собой?
- Какие сайты вы рекомендуете?
Кроме того, не стесняйтесь задавать вопросы в любое время во время приема.
Чего ожидать от врача
Некоторые вопросы, которые может задать врач, включают:
- У вас все еще бывают месячные?
- Когда у вас были последние месячные?
- Как часто вы испытываете неприятные симптомы?
- Насколько неудобно вы чувствуете себя из-за симптомов?
- Кажется, что-нибудь улучшает ваши симптомы?
- Что-нибудь ухудшает ваши симптомы?
Октябрь14, 2020
Менопауза: лекарства в помощь
Распечатайте и поделитесь (PDF 3557 КБ)
Менопауза (иногда называемая «изменением жизни») — это нормальное время в жизни женщины, когда у нее прекращаются месячные. Во время менопаузы организм женщины вырабатывает меньше гормонов эстрогена и прогестерона. Снижение уровня гормонов может привести к таким симптомам, как ночная потливость, приливы и сухость влагалища вместе с тонкими костями.
Некоторые женщины предпочитают лечить симптомы менопаузы гормональными препаратами, которые иногда называются гормональной терапией . Ниже приводится основная информация об одобренных FDA гормональных препаратах для лечения менопаузы. Используйте эту информацию, чтобы поговорить со своим врачом о том, подходят ли вам гормональные препараты.
Не принимайте гормональную терапию, если вы:
- есть проблемы с вагинальным кровотечением
- болеют или болеют определенными видами рака, такими как рак груди или рак матки
- имели или имели сгусток крови, инсульт или сердечный приступ
- имеют нарушение свертываемости крови
- страдают заболеванием печени
- аллергические реакции на гормональные препараты
Гормональная терапия менопаузы
Существуют различные типы гормональных препаратов, используемых во время и после менопаузы:
Информация о негормональных лекарствах от менопаузы не включена. Спросите своего лечащего врача о негормональном лекарстве от менопаузы, одобренном FDA, под названием Brisdelle (пароксетин).
Спросите своего лечащего врача о негормональном лекарстве от менопаузы, одобренном FDA, под названием Brisdelle (пароксетин).
Побочные эффекты
Гормональные препараты имеют побочные эффекты. Серьезные проблемы со здоровьем могут возникнуть у женщин, принимающих гормональную терапию в период менопаузы.
- У некоторых женщин гормональные препараты могут повысить вероятность образования тромбов, сердечных приступов, инсультов и рака груди.
- Для некоторых женщин в возрасте 65 лет и старше гормональные препараты могут повысить вероятность развития слабоумия.
- Для женщин, у которых еще осталась матка, прием препаратов, содержащих только эстроген, увеличивает шанс заболеть раком слизистой оболочки матки или раком эндометрия. Этим женщинам необходимо принимать прогестин, чтобы предотвратить рак эндометрия.
Не перечислены все побочные эффекты и предупреждения для каждого гормонального лекарства. Спросите своего лечащего врача обо всех рисках, связанных с приемом гормональных препаратов.
Лекарства, содержащие только эстроген
| Фирменное наименование | Общее имя | Тип продукта |
|---|---|---|
| Алора | эстрадиол | |
| Сенестин | синтетические конъюгированные эстрогены | Таблетка |
| Climara | эстрадиол | |
| Делестроген | эстрадиола валерат | Впрыск (выстрел) |
| Дивигель | эстрадиол | лари |
| Элестрин | эстрадиол | лари |
| Энджувия | синтетические конъюгированные эстрогены | Таблетка |
| Esclim | эстрадиол | |
| Estrace | эстрадиол | Таблетки Крем вагинальный |
| Эстрадерм | эстрадиол | |
| Estrasorb | эстрадиол | Крем для кожи (эмульсия) |
| Эстринг | эстрадиол | Вагинальный вкладыш |
| EstroGel | эстрадиол | лари |
| Evamist | эстрадиол | Спрей для кожи (трансдермальный) |
| Фемринг | эстрадиола ацетат | Вагинальное кольцо |
| Femtrace | эстрадиола ацетат | Таблетка |
| Менест | этерифицированный эстроген | Таблетка |
| Menostar (используется только для профилактики остеопороза) | эстрадиол | |
| Минивель | эстрадиол | |
| Оген | эстропипат | Таблетки Крем вагинальный |
| Орто-Эст | эстропипат | Таблетка |
| Оспена (не только эстроген) | оспемифен | Таблетка |
| Premarin | конъюгированных эстрогенов | Таблетка Крем вагинальный Для инъекций (в виде инъекции) |
| Vagifem | эстрадиол | Таблетка вагинальная |
| Vivelle | эстрадиол | |
| Vivelle-Dot | эстрадиол |
Лекарства, содержащие только эстроген
Не используйте, если вы:
- необычное вагинальное кровотечение
- болеют или болеют определенными видами рака, такими как рак груди или рак матки
- есть или имели сгустки крови в ногах или легких
- имеют нарушение свертываемости крови
- перенес инсульт или сердечный приступ
- проблемы с печенью
- Серьезные реакции на лекарства с эстрогеном
- думаю, что вы беременны
Серьезные побочные эффекты
- Инсульт или тромбы
- Рак эндометрия у женщин, у которых еще есть матка и которые не принимают прогестин с лекарствами, содержащими только эстроген
- Деменция у женщин 65 лет и старше
- Заболевание желчного пузыря или высокий уровень триглицеридов (холестерина), которые могут привести к проблемам с поджелудочной железой
- Потеря зрения из-за тромба в глазу
- Проблемы с печенью
- Высокое кровяное давление
- Тяжелые аллергические реакции
Менее серьезные частые побочные эффекты
- Головные боли
- Болезненная или нежная грудь
- Кровянистые выделения
- Спазмы желудка / вздутие живота
- Тошнота и рвота
- Выпадение волос
- Удержание жидкости
- Вагинальная дрожжевая инфекция
Для получения дополнительной информации о рисках и побочных эффектах для каждого препарата см. Раздел «Лекарства» @ FDA
Раздел «Лекарства» @ FDA
.
Лекарства, содержащие только прогестин
| Фирменное наименование | Общее имя | Тип продукта |
|---|---|---|
| Прометриум | микронизированный прогестерон | Таблетка |
| Провера | ацетат медроксипрогестерона | Таблетка |
Лекарства, содержащие только прогестин
Лекарства, содержащие только эстроген, обычно принимают вместе с препаратами, содержащими только прогестин, чтобы снизить вероятность заболевания раком эндометрия у женщин, у которых еще осталась матка.
Побочные эффекты, перечисленные ниже, относятся к женщинам, которые принимают лекарства, содержащие только прогестин, и лекарства, содержащие только эстроген.
Не используйте, если вы:
- необычное вагинальное кровотечение
- болеют или болеют определенными видами рака, такими как рак груди или рак матки
- есть или имели сгустки крови в ногах или легких
- имеют нарушение свертываемости крови
- перенес инсульт или сердечный приступ
- проблемы с печенью
- Серьезные реакции на лекарства с эстрогеном
- думаю, что вы беременны
Серьезные побочные эффекты
- Сердечный приступ или инсульт
- Сгустки крови
- Рак груди
- Деменция у женщин 65 лет и старше
- Заболевание желчного пузыря или высокий уровень триглицеридов (холестерина), которые могут привести к проблемам с поджелудочной железой
- Потеря зрения из-за тромба в глазу
- Проблемы с печенью
- Высокое кровяное давление
- Тяжелые аллергические реакции
Менее серьезные частые побочные эффекты
- Головные боли
- Болезненная или нежная грудь
- Кровянистые выделения
- Спазмы / вздутие живота
- Тошнота и рвота
- Выпадение волос
- Удержание жидкости
- Вагинальная дрожжевая инфекция
Для получения дополнительной информации о рисках и побочных эффектах для каждого препарата см. Раздел «Лекарства @ FDA ».
Комбинированные препараты эстрогена и прогестина
| Фирменное наименование | Общее имя | Тип продукта |
|---|---|---|
| Activella | эстрадиол / ацетат норэтиндрона | Таблетка |
| Анжелик | эстрадиол / дроспиренон | Таблетка |
| Climara Pro | эстрадиол / левоноргестрел | |
| Комбипатч | эстрадиол / ацетат норэтиндрона | |
| Femhrt | ацетат норэтиндрона / этинилэстрадиол | Таблетка |
| Prefest | эстрадиол / норгестимат | Таблетка |
| Prempro | конъюгированный эстроген / медроксипрогестерон | Таблетка |
Комбинированные препараты эстрогена и прогестина
Не используйте, если вы:
- необычное вагинальное кровотечение
- болеют или болеют определенными видами рака, такими как рак груди или рак матки
- есть или имели сгустки крови в ногах или легких
- имеют нарушение свертываемости крови
- перенес инсульт или сердечный приступ
- проблемы с печенью
- Серьезные реакции на лекарства с эстрогеном
- думаю, что вы беременны
Серьезные побочные эффекты
- Сердечный приступ или инсульт
- Сгустки крови
- Рак молочной железы
- Деменция у женщин 65 лет и старше
- Заболевание желчного пузыря или высокий уровень триглицеридов (холестерина), которые могут привести к проблемам с поджелудочной железой
- Потеря зрения из-за тромба в глазу
- Проблемы с печенью
- Высокое кровяное давление
- Тяжелые аллергические реакции
Менее серьезные частые побочные эффекты
- Головные боли
- Болезненная или нежная грудь
- Кровянистые выделения
- Спазмы / вздутие живота
- Тошнота и рвота
- Выпадение волос
- Удержание жидкости
- Вагинальная дрожжевая инфекция
Самую свежую информацию о каждом лекарстве можно найти на сайте Drugs @ FDA
.
Комбинированные препараты эстрогена и гормона
| Фирменное наименование | Общее имя | Тип продукта |
|---|---|---|
| Duavee | конъюгированный эстроген / базедоксифен | Таблетка |
Вы не должны использовать Duavee, если вы принимаете лекарства, содержащие эстроген, прогестин или оба гормона.
Не используйте, если вы:
- необычное вагинальное кровотечение
- болеют или болеют определенными видами рака, такими как рак груди или рак матки
- есть или имели сгустки крови в ногах или легких
- имеют нарушение свертываемости крови
- были или перенесли инсульт или сердечный приступ
- проблемы с печенью
- имели серьезную аллергическую реакцию на препараты эстрогена
- думаете, что беременны или можете забеременеть
- грудное вскармливание (кормление)
Серьезные побочные эффекты
- Инсульт или тромбы
- Деменция у женщин 65 лет и старше
- Заболевание желчного пузыря или высокий уровень триглицеридов (холестерина), которые могут привести к проблемам с поджелудочной железой
- Потеря зрения из-за тромба в глазу
- Проблемы с печенью
- Высокое кровяное давление
- Тяжелая аллергическая реакция
Менее серьезные частые побочные эффекты
- Мышечные спазмы
- Тошнота
- Диарея
- Расстройство желудка / боли в животе
- Боль в горле
- Головокружение
- Боль в шее
Для получения дополнительной информации о рисках и побочных эффектах для каждого препарата см. Раздел «Лекарства @ FDA ».
Важные вопросы, которые нужно задать о лекарствах, гормонов при менопаузе
- Подходят ли мне гормоны? Почему?
- Какие преимущества?
- Каковы серьезные риски и общие побочные эффекты?
- Как долго мне следует принимать гормональную терапию?
- Какая самая низкая доза мне подходит?
- Могу ли я принимать негормональные лекарства?
Хотите больше информации о менопаузе? Посетите веб-сайт FDA: www.fda.gov/menopause
Информация о препаратах и рисках в этой брошюре может измениться. Посетите Drugs @ FDA для получения последней информации о каждом продукте, перечисленном в этом буклете.
Ресурсы для вас
Текущее содержание с:
Гормональная терапия: методы лечения, преимущества, риски
Обзор
Что такое эстроген и прогестерон?
Эстроген и прогестерон — это гормоны, которые вырабатываются яичниками женщины.
Зачем организму эстроген?
Эстроген утолщает слизистую оболочку матки, подготавливая ее к возможной имплантации оплодотворенной яйцеклетки. Эстроген также влияет на то, как организм использует кальций, важный минерал для построения костей. Кроме того, эстроген помогает поддерживать нормальный уровень холестерина в крови. Эстроген необходим для поддержания здоровья влагалища.
По мере приближения менопаузы яичники сокращают большую часть выработки этих гормонов. Пониженный или колеблющийся уровень эстрогена может вызвать симптомы менопаузы, такие как приливы, и такие заболевания, как остеопороз.
Что такое гормональная терапия (ГТ)?
Гормональная терапия (ГТ) — это лечение, которое используется для дополнения организма либо только эстрогеном, либо эстрогеном и прогестероном в комбинации. Когда яичники больше не вырабатывают достаточное количество этих гормонов (как при менопаузе), можно назначить ГТ, чтобы дополнить организм адекватным уровнем эстрогена и прогестерона. ГТ помогает восполнить запасы эстрогена, облегчая некоторые симптомы менопаузы и помогая предотвратить остеопороз.
Почему принимается прогестерон?
Прогестерон используется вместе с эстрогеном у женщин, у которых еще есть матка.У этих женщин эстроген, если принимать его без прогестерона, увеличивает риск рака эндометрия (слизистой оболочки матки). В репродуктивном возрасте женщины клетки эндометрия выделяются во время менструации. Когда эндометрий больше не выделяется, эстроген может вызвать чрезмерный рост клеток в матке, состояние, которое может привести к раку.
Прогестерон снижает риск рака эндометрия (матки), делая эндометрий тонким. У женщин, принимающих прогестерон, могут быть ежемесячные кровотечения или вообще не быть кровотечений, в зависимости от того, как проводится гормональная терапия.Ежемесячное кровотечение можно уменьшить, а в некоторых случаях и устранить, постоянно принимая прогестерон и эстроген. Женщинам, перенесшим гистерэктомию (удаление матки хирургическим путем), как правило, не требуется принимать прогестерон. Это важный момент, потому что эстроген, принимаемый отдельно, имеет меньше долгосрочных рисков, чем ГТ, в которой используется комбинация эстрогена и прогестерона.
Какие виды гормональной терапии (ГТ)?
Существует два основных типа HT:
- Эстрогеновая терапия (ET) : Эстроген принимается отдельно.Врачи чаще всего назначают низкие дозы эстрогена в виде таблеток или пластырей каждый день. Эстроген также может быть назначен в виде крема, вагинального кольца, геля или спрея. Вам следует принимать самую низкую дозу эстрогена, необходимую для облегчения симптомов менопаузы и / или предотвращения остеопороза. Этот тип ГТ используется, если женщина перенесла гистерэктомию
- Эстроген прогестерон / гормональная терапия прогестином (EPT) : Эта форма HT, также называемая комбинированной терапией, сочетает в себе дозы эстрогена и прогестерона (прогестин является синтетической формой прогестерона).Этот тип ГТ применяется, если у женщины еще осталась матка
Детали процедуры
Какие гормоны обычно используются в постменопаузе?
В следующих таблицах перечислены названия некоторых, но не всех гормонов в постменопаузе.
- Тип: Таблетки с эстрогеном
- Торговые наименования: Cenestin®, Estinyl®, Estrace®, Menest®, Ogen®, Premarin®, Femtrace®
- Тип: Cream
- Торговые наименования: Estrace®, Ogen®, Premarin®
- Тип: Вагинальное кольцо
- Торговые наименования: Estring®, Femring®
- Тип: Таблетка вагинальная
- Тип: Патч
- Торговые наименования: Alora®, Climara®, Minivelle®, Estraderm®, Vivelle®, Vivelle-Dot®, Menostar®
- Типы прогестина: Таблетки / капсулы
- Торговые наименования: Amen®, Aygestin®, Curretab®, Cycrin®, Megace®, Prometrium®, Provera®
- Типы прогестина: Вагинальный гель
- Торговые наименования: Прогестероновый гель Prochieve® 4%, 8%
- Комбинированные типы: Таблетки
- Торговые наименования: Activella®, FemHRT®, Premphase®, Prempro®, Angeliq®
- Типы комбинаций: Патч
- Торговые наименования: CombiPatch®, Climara-Pro®
Риски / преимущества
Каковы преимущества приема гормональной терапии
(HT)?
HT назначают для облегчения:
- Приливы
- Сухость влагалища, которая может привести к болезненному половому акту
- Другие проблемные симптомы менопаузы, такие как ночная потливость и сухая зудящая кожа
Другие преимущества приема HT включают:
- Сниженный риск развития остеопороза и риск перелома костей
- Улучшение настроения и общего самочувствия у некоторых женщин
- Снижение потери зубов
- Пониженный риск рака толстой кишки
- Пониженный риск диабета
- Умеренное уменьшение болей в суставах
- Более низкий уровень смертности женщин, принимающих гормональную терапию в возрасте 50 лет.
Каковы риски приема
гормональной терапии (HT)?
Хотя ГТ помогает многим женщинам пережить менопаузу, лечение (как и любые лекарства по рецепту или даже без рецепта) не является безрисковым. К известным рискам для здоровья относятся:
- Повышенный риск рака эндометрия (только если у женщины все еще есть матка и она не принимает прогестин вместе с эстрогеном) .
- Повышенный риск образования тромбов и инсульта. Однако у женщин в течение 5 лет после менопаузы статистически значимого увеличения риска инсульта не наблюдалось.Кроме того, исследования показывают, что использование эстрогена, поступающего из кожи через пластырь / крем, может еще больше снизить риск образования тромбов.
- Повышенная вероятность проблем с желчным пузырем / желчными камнями.
- Повышенный риск деменции, если гормональная терапия начинается после 10 лет менопаузы. Пока неизвестно, может ли это быть полезным для женщин, начинающих ГТ в возрасте 50 лет.
Большая часть наших знаний о преимуществах и рисках гормональной терапии для сердца и груди пришла из исследования Women’s Health Initiative (WHI) (одно из крупнейших исследований гормональной терапии):
HT и сердце
Недавний анализ WHI фактически показывает, что риск сердечных заболеваний может быть больше связан с преклонным возрастом участников, чем с HT.Исследование также показало, что ГТ, назначаемая более молодым женщинам в начале менопаузы, снижает риск сердечных заболеваний. Более конкретно:
Повышенный риск сердечных заболеваний наблюдается только у женщин, длительно принимающих эстроген-прогестиновую терапию (EPT), если они начинают ГТ в середине 60-х (или через 10 лет после менопаузы). Похоже, что риск сердечных заболеваний не увеличивается, когда женщины начинают ЭПТ в возрасте 50 лет (или в течение 10 лет после менопаузы). Не было доказано, что один эстроген (ЭТ) увеличивает риск сердечных заболеваний.Анализ возраста с момента наступления менопаузы фактически показывает на более низкий риск сердечных заболеваний на , когда ЭТ была начата у более молодых женщин (тех, которые только начинали менопаузу).
В настоящее время не рекомендуется использовать гормональную терапию исключительно с целью профилактики сердечных заболеваний. Однако эти исследования дают нам уверенность в том, что, когда женщинам, только что приближающимся к менопаузе, требуется ГТ в течение короткого времени, это безопасно с точки зрения долгосрочного риска сердечных заболеваний.
HT и рак груди
Диагностика рака груди увеличивается, когда комбинированный EPT используется более 3-5 лет.Это означает, что из 10 000 женщин, которые используют терапию эстрогеном и прогестином более 5 лет, будет диагностировано 8 дополнительных случаев рака груди. Напротив, исследование WHI показало, что у женщин, принимающих только эстроген, риск рака груди не повышается даже после 11 лет использования. Фактически, в группе, принимавшей только эстроген, наблюдалось меньше случаев рака груди, хотя это не было статистически значимым. Когда женщина прекращает гормональную терапию, любое потенциальное повышение риска рака груди быстро возвращается к исходной норме.Вот почему гормональная терапия может быть безопасным вариантом для женщин в возрасте от 50 (которые, как правило, имеют более низкий риск рака груди по сравнению с женщинами старшего возраста).
Делает ли начало гормональной терапии
(HT) ближе ко времени менопаузы безопаснее?
Одна из проблем исследования WHI, которое дало нам большую часть наших знаний о рисках ГТ, заключается в том, что большинство женщин, участвовавших в исследовании, начинали гормональную терапию в середине 60-х годов. Как правило, женщины, нуждающиеся в ГТ, вступают в период менопаузы в начале 50-летнего возраста.У молодых женщин в исследовании WHI было меньше рисков и больше пользы от ГТ. В новых исследованиях делается попытка понять риски и преимущества ГТ у женщин в возрасте 50 лет. Одно из таких исследований показало, что начало ГТ у женщин в постменопаузе значительно снижает уровень смертности, сердечных приступов и сердечной недостаточности. Эти женщины в постменопаузе, которые рано начали ГТ и использовали ее более 10 лет, не имели повышенного риска рака груди или инсульта.
Кому не следует принимать гормональную терапию
(HT)?
HT обычно не рекомендуется женщинам, у которых:
- Активный или перенесенный рак груди
- Рецидивирующий или активный рак эндометрия
- Аномальное вагинальное кровотечение, не оцененное
- Рецидивирующие или активные тромбы
- История инсульта
- Установленная или подозреваемая беременность
Каковы побочные эффекты
гормональной терапии (HT)?
Как почти все лекарства, гормональная терапия имеет побочные эффекты.Наиболее частые побочные эффекты:
- Ежемесячное кровотечение (при циклическом введении прогестина)
- Неровные пятна
- Болезнь груди
Менее распространенные побочные эффекты гормональной терапии включают:
- Удержание жидкости
- Головные боли (включая мигрень)
- Изменение цвета кожи (коричневые или черные пятна)
- Повышенная плотность груди, затрудняющая интерпретацию маммограммы
- Раздражение кожи под пластырем с эстрогеном
Как я могу уменьшить эти побочные эффекты?
Корректировка дозировки или формы принимаемого лекарства часто может уменьшить побочные эффекты ГТ.Однако вы никогда не должны менять лекарства или прекращать их прием без предварительной консультации с врачом.
дополнительные детали
Как я могу узнать, подходит ли мне HT?
Соотношение рисков и преимуществ ГТ может сильно различаться для каждой женщины, в зависимости от ее возраста, семейного анамнеза и личного медицинского анамнеза.Важно выделить достаточно времени на визит в офис, чтобы обсудить риски и преимущества гормональной терапии. Это вопрос, который обычно следует решать при отдельном посещении кабинета, чтобы у вас было достаточно времени для подробного обсуждения с врачом.
Как долго я должен принимать HT?
Поскольку исследования по ГТ продолжаются, женщины должны ежегодно пересматривать свои планы лечения. Прекратите прием ГТ (под руководством вашего лечащего врача), если у вас разовьется заболевание, которое сделает его менее безопасным для вас.
Должен ли я прекратить прием ГТ на основании результатов исследования WHI?
Важно, чтобы вы не вносили резких изменений в свою HT без консультации с врачом. Он или она может обсудить с вами преимущества и риски ГТ в зависимости от ваших индивидуальных обстоятельств.
- Во-первых, терапию нельзя продолжать или начинать, чтобы предотвратить сердечные заболевания. Женщинам следует проконсультироваться со своим врачом о других методах профилактики, таких как изменение образа жизни и лекарства, снижающие уровень холестерина и артериального давления.
- Во-вторых, для профилактики остеопороза женщины должны проконсультироваться со своим врачом и взвесить преимущества и риски для себя. Также доступны альтернативные методы лечения для предотвращения остеопороза и переломов.
- Наконец, женщины, принимающие ГТ для облегчения симптомов менопаузы, могут получить больше пользы, чем риска. Женщинам следует поговорить со своим врачом о своих личных рисках и преимуществах.
Артикул:
- Североамериканское общество менопаузы. Заявление о позиции Североамериканского общества менопаузы в отношении гормональной терапии в 2012 г., дата обращения 27.02.2017.
- Американский колледж акушеров и гинекологов. Практический бюллетень № 141: Управление симптомами менопаузы. Obstet Gynecol 2014; 123: 202-216.
- Stunkel CA, Davis SR, Gompel A, et al. Лечение симптомов менопаузы, руководство по клинической практике эндокринного общества.


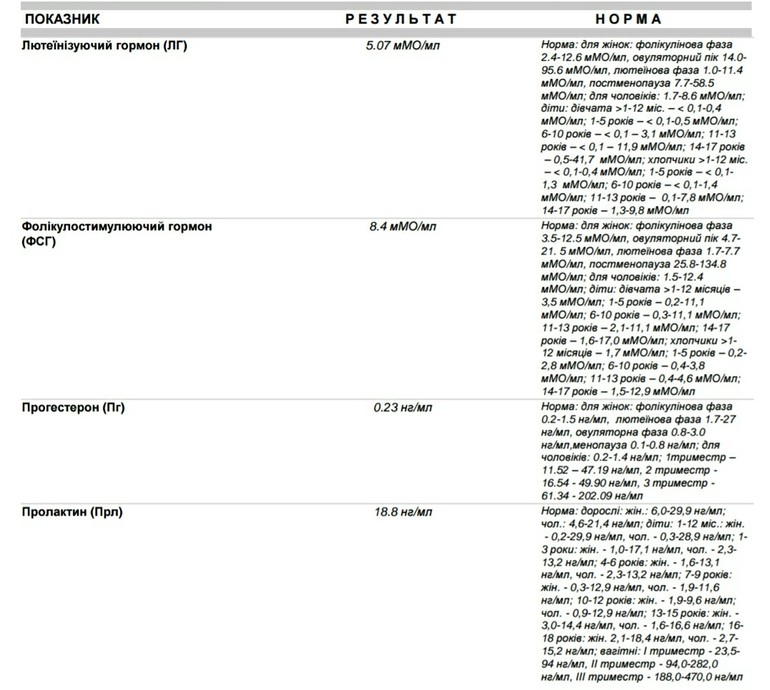 За 1 день до исследования необходимо воздержаться от тяжелой физической нагрузки, исключить алкоголь, кофе, чай, витамины группы В, бананы.
За 1 день до исследования необходимо воздержаться от тяжелой физической нагрузки, исключить алкоголь, кофе, чай, витамины группы В, бананы.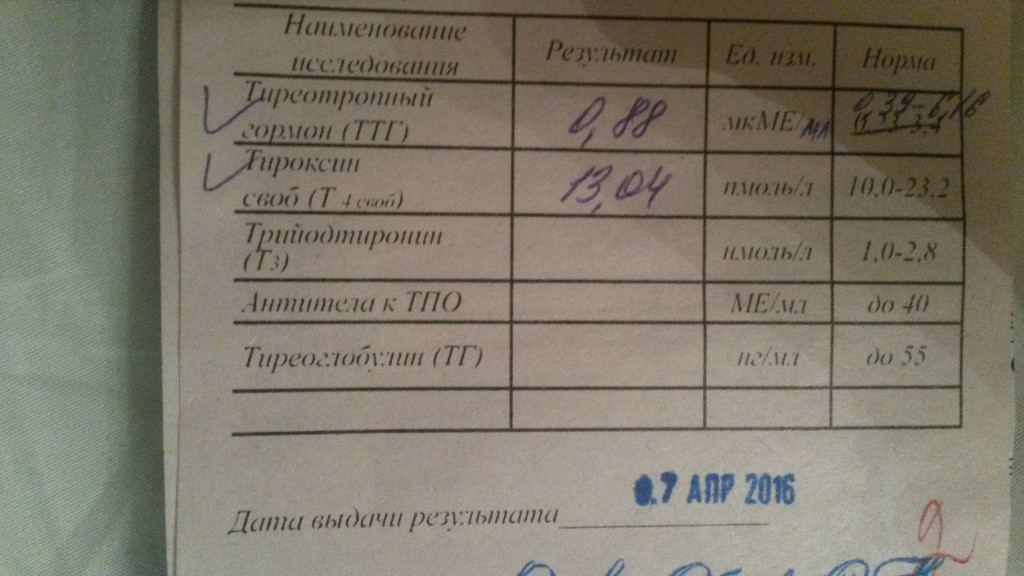 Допустимо сдавать кровь днем через 4 часа после легкого приема пищи. Если Вы принимаете лекарства (антикоагулянты, дезагреганты), обязательно предупредите об этом лечащего врача и скажите об этом процедурной медсестре во время забора крови.
Допустимо сдавать кровь днем через 4 часа после легкого приема пищи. Если Вы принимаете лекарства (антикоагулянты, дезагреганты), обязательно предупредите об этом лечащего врача и скажите об этом процедурной медсестре во время забора крови. При этом можно выбрать удобный день.
При этом можно выбрать удобный день.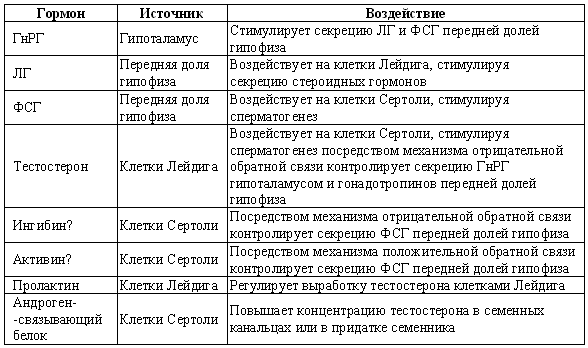
 Это случается, когда вы напуганы или находитесь в напряженной ситуации, которая вызывает у вас чувство «драки или бегства». Чтобы снизить эти уровни, попробуйте глубоко дышать. Смех, упражнения и медитация также могут положительно противодействовать этим гормонам. Иногда вашему врачу требуется дополнительное обследование и анализ крови, чтобы убедиться, что они не чрезмерно повышены из-за эндокринных заболеваний, которые могут привести к устойчивому повышению.
Это случается, когда вы напуганы или находитесь в напряженной ситуации, которая вызывает у вас чувство «драки или бегства». Чтобы снизить эти уровни, попробуйте глубоко дышать. Смех, упражнения и медитация также могут положительно противодействовать этим гормонам. Иногда вашему врачу требуется дополнительное обследование и анализ крови, чтобы убедиться, что они не чрезмерно повышены из-за эндокринных заболеваний, которые могут привести к устойчивому повышению.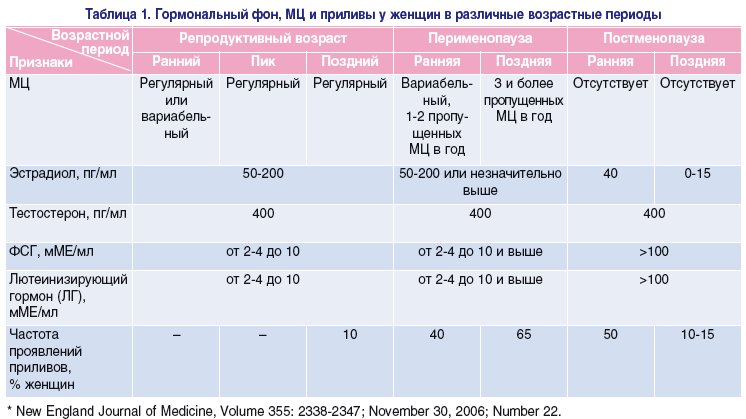 Следите за тем, чего просит ваше тело, и дайте своей системе отдохнуть. Гормоны, связанные с пищеварением, могут потерять свою эффективность, если они постоянно перенапрягаются. Ешьте медленно и осознанно, чтобы не переедать.
Следите за тем, чего просит ваше тело, и дайте своей системе отдохнуть. Гормоны, связанные с пищеварением, могут потерять свою эффективность, если они постоянно перенапрягаются. Ешьте медленно и осознанно, чтобы не переедать. Оральный эстроген, как и любая терапия эстрогеном, также может вызывать побочные эффекты. К ним относятся болезненные и опухшие груди, выделения из влагалища, головная боль и тошнота.
Оральный эстроген, как и любая терапия эстрогеном, также может вызывать побочные эффекты. К ним относятся болезненные и опухшие груди, выделения из влагалища, головная боль и тошнота.  Большинство врачей не рекомендуют длительную вагинальную терапию эстрогенами женщинам, у которых еще осталась матка, поскольку это может увеличить риск рака эндометрия.
Большинство врачей не рекомендуют длительную вагинальную терапию эстрогенами женщинам, у которых еще осталась матка, поскольку это может увеличить риск рака эндометрия. Но если гормональную терапию начать до 60 лет или в течение 10 лет после менопаузы, польза от нее перевешивает риски.
Но если гормональную терапию начать до 60 лет или в течение 10 лет после менопаузы, польза от нее перевешивает риски. Терапия эстрогенами может помочь снизить риск определенных заболеваний, включая остеопороз, сердечные заболевания, инсульт, слабоумие и изменения настроения.
Терапия эстрогенами может помочь снизить риск определенных заболеваний, включая остеопороз, сердечные заболевания, инсульт, слабоумие и изменения настроения. Акушерство и гинекология. 2014; DOI: 10.1097 / 01.AOG.0000441353.20693.78. Подтверждено 2018.
Акушерство и гинекология. 2014; DOI: 10.1097 / 01.AOG.0000441353.20693.78. Подтверждено 2018. Низкие дозы антидепрессанта для лечения приливов могут быть полезны женщинам, которые не могут принимать эстроген по состоянию здоровья, или женщинам, которым нужен антидепрессант при расстройстве настроения.
Низкие дозы антидепрессанта для лечения приливов могут быть полезны женщинам, которые не могут принимать эстроген по состоянию здоровья, или женщинам, которым нужен антидепрессант при расстройстве настроения. Оденьтесь в несколько слоев, выпейте стакан холодной воды или сходите в прохладное место. Постарайтесь точно определить, что вызывает у вас приливы. Для многих женщин триггерами могут быть горячие напитки, кофеин, острая пища, алкоголь, стресс, жаркая погода и даже теплая комната.
Оденьтесь в несколько слоев, выпейте стакан холодной воды или сходите в прохладное место. Постарайтесь точно определить, что вызывает у вас приливы. Для многих женщин триггерами могут быть горячие напитки, кофеин, острая пища, алкоголь, стресс, жаркая погода и даже теплая комната.
 Термин «биоидентичный» подразумевает, что гормоны в продукте химически идентичны тем, которые производит ваше тело. Есть некоторые коммерчески доступные биоидентичные гормоны, одобренные Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA). Но многие препараты смешиваются — смешиваются в аптеке по рецепту врача — и не регулируются FDA , поэтому качество и риски могут различаться.Нет никаких научных доказательств того, что биоидентичные гормоны работают лучше, чем традиционная гормональная терапия в облегчении симптомов менопаузы. Также нет доказательств того, что они менее опасны, чем традиционная гормональная терапия.
Термин «биоидентичный» подразумевает, что гормоны в продукте химически идентичны тем, которые производит ваше тело. Есть некоторые коммерчески доступные биоидентичные гормоны, одобренные Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA). Но многие препараты смешиваются — смешиваются в аптеке по рецепту врача — и не регулируются FDA , поэтому качество и риски могут различаться.Нет никаких научных доказательств того, что биоидентичные гормоны работают лучше, чем традиционная гормональная терапия в облегчении симптомов менопаузы. Также нет доказательств того, что они менее опасны, чем традиционная гормональная терапия.