чем и как правильно питаться?
При лечении панкреатита диета и медикаментозное лечение одинаково важны. Правильное питание помогает поддерживать поджелудочную железу в нормальном состоянии и не возвращаться к обострениям.
Правила питания при панкреатите
Панкреатит опасен тем, что быстро переходит в хроническую форму. Чтобы приступы не повторялись, важно соблюдать достаточно строгую диету. Основные ее правила:
- В период обострения панкреатита нельзя заниматься самолечением, необходимо пребывание в лечебном учреждении под наблюдением врачей.
- Не перебарщивать с употреблением жиров и углеводов.
- Исключить из рациона жареные блюда, копчености и соленья.
- Пища должна быть приготовлена диетическим способом, например, можно готовить на пару, тушить, отваривать.
- Кушать нужно маленькими порциями, но часто. Примерно, каждые 3 часа.

- Блюда нельзя употреблять в горячем или холодном состоянии. Пища должна быть умеренно теплой.
- Предварительно еду нужно измельчать при помощи блендера.
- Пищу важно тщательно пережевывать, есть медленно, не торопиться.
- Запивать еду категорически не рекомендуется.
В период панкреатита наша пищеварительная система нуждается в дополнительном укреплении и поддержке. Вам в помощь — синергетик Siberian Wellness ЭПАМ 11 — источник активных веществ, которые благотворно влияют на работу организма и оказывают общеукрепляющее действие. Натуральные компоненты ЭПАМ 11 способствуют очищению организма, выведению шлаков и токсинов.
Для нормализации углеводного и жирового обмена у больных с ожирением и снижения избыточной массы тела, а также для восстановления нормальной микрофлоры кишечника и подавления вредных кишечных микроорганизмов нужно использовать природный инулиновый концентрат, комплекс биологически активных веществ удивительного растения топинамбура. Кроме нормализации углеводного обмена, инулин способствует снижению уровня холестерина в крови, уменьшая риск сердечно-сосудистых заболеваний.
Кроме нормализации углеводного обмена, инулин способствует снижению уровня холестерина в крови, уменьшая риск сердечно-сосудистых заболеваний.
Что можно есть при панкреатите
Может показаться, что при панкреатите невозможно вкусно и разнообразно питаться, но это не так. К употреблению разрешены следующие продукты:
- Овощные салаты и пюре. Обычно их делают из стручковой фасоли, кабачков, свеклы, картофеля, моркови, цветной капусты, сельдерея.
- Овощные супы, борщ.
- Нежирное отварное мясо (курица, говядина).
- Отварная рыба.
- Нежирные молочные продукты. Молоко в чистом виде не рекомендуется, лучше готовить на нем блюда.
- Сыр.
- Крупы и каши из них.
- Яйца, приготовленные на пару.
- Несладкие яблоки.
- Слегка подсушенный хлеб.
- Мелкие макароны.
- Компоты из сушеных яблок или груш, запеченные яблоки.

- Зеленый чай.
- Растительные масла в качестве заправки блюд или небольшое количество сливочного масла.
- В небольшом количестве — мёд, варенья, желе.
При панкреатите очень важно не переедать и соблюдать сбалансированную диету. Натуральная травяная композиция Фиточай из диких трав № 5 (Комфортное пищеварение) — Baikal Tea Collection на основе курильского чая, травы ромашки, плодов шиповника, листьев подорожника и травы володушки помогает нормализовать работу пищеварительной системы. Чай с мягким ароматом особенно подойдет тем, кто не успевает соблюдать режим питания из-за загруженности на работе и страдает от быстрых перекусов.
В качестве замены фастфуду можно также использовать Питательный коктейль Ванильная лукума — Yoo Gо, содержащий витамины, аминокислоты и полезные жиры. Каждая порция — это полезный набор пищевых волокон, омега-3 ПНЖК, белка и L-карнитина. Сбалансированный состав обеспечивает организм жизненно важными нутриентами и помогает сохранить ощущение сытости долгое время.
Сбалансированный состав обеспечивает организм жизненно важными нутриентами и помогает сохранить ощущение сытости долгое время.
Что нельзя есть при панкреатите?
Больной орган нуждается в щадящей диете. Повторное воспаление может спровоцировать поедание таких продуктов:
- Жирные бульоны и супы на их основе.
- Жирное мясо (баранина, утка, гусь) и сало.
- Копченое, соленое, вяленое мясо.
- Колбасные изделия.
- Копченая или соленая рыба, жирная рыба.
- Мясные, рыбные или овощные консервы.
- Любые жареные блюда.
- Продукты быстрого приготовления.
- Гамбургеры, пирожки, пицца, блины и подобная выпечка.
- Любые соусы, острые приправы.
- Бобовые культуры, кукурузная крупа.
- Грибы.
- Сухофрукты (инжир, изюм).
- Сладости и сладкая выпечка.

- Шоколад, пирожные с кремом, торты.
- Сладкие газированные напитки.
- Крепкий чай, кофе, какао.
- Энергетики, алкоголь.
- Свежий хлеб или любая другая горячая выпечка.
Как выглядит примерное меню на день при панкреатите?
На завтрак больные панкреатитом обычно едят молочные каши, молочный суп с вермишелью или отварную вермишель. Из питья допустим чай с молоком, кисель, компот из сухофруктов. К нему подаются галеты или подсушенный хлеб.
Обед представляет собой овощной суп-пюре, разваренный рис или картофельное пюре с отварным мясом или рыбой, чай или кисель.
На полдник обычно едят творожную запеканку, пьют кисель или едят желе.
В качестве ужина полагается салат из овощей, кусочек отварного мяса или рыбы, кисель или компот из сухофруктов.
Во время панкреатита важно перекусывать. В качестве перекуса подойдут печеные яблоки, творог, сыр, галетное печенье, овощное пюре, салаты из овощей.
В качестве перекуса подойдут печеные яблоки, творог, сыр, галетное печенье, овощное пюре, салаты из овощей.
Внимание! В качестве лечебного питья можно использовать несладкий отвар из сушеных ягод шиповника.
Диета для больных панкреатитом необходима для того, чтобы не спровоцировать рецидив заболевания. Пищу важно правильно готовить и есть. Это снизит нагрузку на желудок и облегчит работу поджелудочной железы.
где и как болит поджелудочная железа и что при этом делать?
Поджелудочная железа — один из главных внутренних органов человека, но большинство почти ничего не знает о его работе, заболеваниях и даже точном расположении. Однако это полезная информация, необходимая каждому: поджелудочная железа — деликатный орган, и нарушить его работу несложно. Боли в поджелудочной железе — серьезный симптом, который сопутствует многим заболеваниям.
Где находится важный орган пищеварительной системы — поджелудочная железа?
Поджелудочная железа — продолговатый орган, расположенный позади желудка, приблизительно на пять–десять сантиметров выше пупка. Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Длина поджелудочной железы — 15–22 сантиметра, а вес — всего 50–70 граммов. Орган состоит из трех отделов, которые врачи называют головой, телом и хвостом. Головка прилегает к двенадцатиперстной кишке, тело расположено вплотную к желудку, а хвост находится рядом с селезенкой.
Хотя поджелудочная железа — орган относительно небольшой, на нем лежит множество разнообразных функций. Поджелудочная выделяет панкреатический сок — «коктейль» из ферментов и солей, необходимых для расщепления различных питательных веществ и их усвоения. Без ферментов мы не смогли бы переваривать пищу. Их в нашем теле вырабатываются десятки видов, не только в поджелудочной, но и в желудке, и в слюнных железах, и в кишечнике.
Интересный факт
За сутки поджелудочная железа может выделять до одного литра панкреатического сока.
Каждый фермент предназначен для расщепления строго определенного типа веществ: одни занимаются белками, другие — соединительными тканями, третьи — углеводами, и так далее. Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Нехватка даже одного из них может привести к существенным проблемам с пищеварением.
Кроме того, поджелудочная железа вырабатывает гормоны, необходимые для обменных процессов — в частности, инсулин.
Почему болит поджелудочная железа: выясняем причины
Боли в поджелудочной железе никогда не возникают просто так. Они всегда сигнализируют о неполадках, более или менее серьезных.
Боли в поджелудочной железе часто возникают при таких заболеваниях, как панкреатит, вирусные гепатиты, патологии желчевыводящих путей, при которых нарушается отток желчи, диабет, опухоли, аутоиммунные заболевания, глистные инвазии. Сильнее всего боль в поджелудочной железе проявляется при панкреатите.
На заметку
Примерно 90% пациентов с панкреатитом жалуются на сильные боли в поджелудочной железе, и только у 10% заболевание проходит без болевого синдрома.
Болевые ощущения нередко сопровождают прием некоторых лекарственных препаратов, таких как кортикостероиды, гормональные препараты, антибиотики тетрациклинового ряда.
Однако очень часто боль в поджелудочной вызывается не болезнями, а погрешностями в диете. Если мы переедаем или употребляем слишком много алкоголя и тяжелых жирных продуктов, железа работает на пределе возможностей, чтобы помочь организму их усвоить.
Как понять, что болит именно поджелудочная железа? Опознать проблему нетрудно, боль в поджелудочной железе проявляется достаточно специфически. Болевые ощущения локализованы в области вокруг пупка, а при остром панкреатите отдает в спину — этот эффект врачи называют «опоясывающей болью». Боли в поджелудочной усиливаются после обильной или жирной пищи, алкогольных напитков, а также в положении лежа на спине. Эта боль практически не купируется анальгетиками и спазмолитиками, носит постоянный, неприступообразный характер и немного ослабевает, если сесть и наклониться вперед. При панкреатите, помимо боли, наблюдаются тошнота и рвота, слабость, потливость.
Что делать, если болит поджелудочная железа: рекомендации
Боль в поджелудочной часто бывает настолько сильной, что у человека не остается иного выхода, кроме обращения к врачам. И это правильное решение: заподозрив неполадки с поджелудочной, ни в коем случае нельзя заниматься самолечением. Как мы уже говорили выше, эта боль сопровождает множество разных заболеваний, которые требуют различной терапии. А определить причину можно только после всесторонней диагностики: лабораторных исследований, УЗИ, томографии, рентген-исследования и, в некоторых случаях, диагностической лапароскопии.
И это правильное решение: заподозрив неполадки с поджелудочной, ни в коем случае нельзя заниматься самолечением. Как мы уже говорили выше, эта боль сопровождает множество разных заболеваний, которые требуют различной терапии. А определить причину можно только после всесторонней диагностики: лабораторных исследований, УЗИ, томографии, рентген-исследования и, в некоторых случаях, диагностической лапароскопии.
Терапия основного заболевания всегда включает в себя комплекс мер.
- Диета. Первая задача при лечении поджелудочной железы — максимально разгрузить этот орган, облегчить его работу. Вне зависимости от того, что вызвало боль в поджелудочной, назначается щадящая диета. В первую очередь нужно полностью исключить алкоголь, газированные напитки, кофе и крепкий чай, острую, жирную, жареную пищу, шоколад. Даже у здоровых людей злоупотребление этими продуктами может вызвать неприятные ощущения в области поджелудочной железы. Обычно назначается так называемый стол №5 — меню, основанное на ограничении в жирах и кислых продуктах.
 Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу. После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 — диета комфортная и не предполагает отказа от широкой группы продуктов.
Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу. После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 — диета комфортная и не предполагает отказа от широкой группы продуктов. - Медикаментозная терапия. Лечение зависит от основного заболевания, но в любом случае врач назначит препараты, которые помогут снять симптомы и улучшить работу пищеварительного тракта.
 При боли в поджелудочной железе назначают обезболивающие средства для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации функции пищеварения, а также ферментные препараты (при хроническом панкреатите вне периода обострений). Ферменты, которые содержатся в них, практически не отличаются от наших собственных ферментов и помогают справиться с усвоением пищи, если поджелудочная железа не может вырабатывать достаточное количество панкреатического сока. Кроме того, в некоторых случаях назначают желчегонные средства, антисекреторные вещества (так называемые Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы).
При боли в поджелудочной железе назначают обезболивающие средства для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации функции пищеварения, а также ферментные препараты (при хроническом панкреатите вне периода обострений). Ферменты, которые содержатся в них, практически не отличаются от наших собственных ферментов и помогают справиться с усвоением пищи, если поджелудочная железа не может вырабатывать достаточное количество панкреатического сока. Кроме того, в некоторых случаях назначают желчегонные средства, антисекреторные вещества (так называемые Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы).
Боль в поджелудочной железе — симптом, который нельзя игнорировать. Однако стоит помнить о том, что пусть и редко, но болезни поджелудочной могут развиваться практически бессимптомно. Поэтому желательно хотя бы раз в пару лет проходить общее обследование у гастроэнтеролога. Это особенно актуально для тех, кто не привык отказывать себе в алкоголе, жирной и жареной пище.
их роль и функции, что делать при недостатке пищеварительных ферментов?
Многие считают, что пищеварение происходит исключительно в желудке, однако это не так. В пищеварении участвует множество органов, и этот процесс начинается в момент жевания, а заканчивается в кишечнике. На протяжении всего пути на пищевой комок воздействуют различные ферменты, благодаря которым пища расщепляется на отдельные компоненты и усваивается. Что это за вещества, откуда они берутся и почему ферменты так важны для здоровья?
Какие бывают пищеварительные ферменты и для чего они нужны?
Пищеварительные ферменты — это белковые структуры, в состав которых входят различные аминокислоты. Но если не углубляться в химический состав, пищеварительные ферменты — вещества, участвующие в переваривании пищи. Они «разбирают» любую еду на базовые элементы и помогают нам усваивать полезные вещества.
Человеческий организм вырабатывает огромное количество пищеварительных ферментов — десятки разных типов. Для чего так много? Дело в том, что каждый выполняет определенную часть работы. Одни ферменты могут расщеплять только молочный сахар — лактозу, другие отвечают за расщепление белковой пищи, третьи занимаются жирами, четвертые — исключительно желатином и так далее.
Для чего так много? Дело в том, что каждый выполняет определенную часть работы. Одни ферменты могут расщеплять только молочный сахар — лактозу, другие отвечают за расщепление белковой пищи, третьи занимаются жирами, четвертые — исключительно желатином и так далее.
Обработка пищи начинается еще во рту, при пережевывании пищи. Слюнные железы выделяют фермент под названием альфа-амилаза. Он отвечает за расщепление крахмала и превращение его в сахар. Любой способен проследить, как работает альфа-амилаза: попробуйте пожевать две–три минуты небольшой кусочек хлеба, и вы почувствуете, как во рту появится сладковатый привкус. В хлебе содержится очень много крахмала, который под воздействием фермента распадается на легкоусвояемые сахара.
Пройдя обработку слюной, пища попадает в желудок, где за нее принимается целый ряд ферментов: пепсин, расщепляющий белки, желатиназа, которая обрабатывает коллаген (например, хрящи и соединительные ткани мяса), амилаза, которая завершает начатое во рту расщепление крахмала, липаза, с помощью которой начинается усвоение жиров.
Большинство людей думает, что в желудке все и заканчивается, но нет — здесь все только начинается. Пища, обработанная только желудочными ферментами, не может полноценно усвоиться. Поэтому она направляется в двенадцатиперстную кишку и там подвергается обработке ферментами, вырабатываемыми поджелудочной железой. Их очень много, не менее 20. Только в кишечнике компоненты пищи наконец-то начинают всасываться и усваиваться организмом.
Процесс продолжается в тонком кишечнике, там присутствуют отдельные ферменты, которые завершают «разборку» соединений, начатую в верхних отделах ЖКТ. На этой стадии всасывается большая часть полезных веществ, а окончательную обработку пища проходит в толстом кишечнике, где процесс завершают ферменты, вырабатываемые нашей кишечной микрофлорой.
Над обработкой пищи трудится огромное количество ферментов, и сбой на любом из этапов приводит к различным проблемам с пищеварением: диарее или запорам, вздутию, изжоге, отрыжке. В норме вся система работает как часы, тем не менее иногда ферменты не могут выполнять свою работу как положено.
Причины нехватки ферментов для пищеварения
Наш организм вырабатывает ограниченное количество ферментов, и иногда их не хватает для полноценного переваривания пищи.
Нехватка пищеварительных ферментов, как правило, обусловлена функциональными или органическими заболеваниями органов пищеварения. К ферментной недостаточности приводят воспалительные заболевания поджелудочной железы (в частности, панкреатит), воспаления кишечника, гастрит, патологии печени и желчевыводящих путей, патологии слизистой оболочки кишечника, характерные для некоторых аутоиммунных заболеваний.
На заметку
Ферменты и энзимы — синонимы. Однако в русскоязычной медицинской литературе чаще употребляется первый термин.
Но гораздо чаще симптомы нехватки ферментов проявляются не по причине того, что организм вырабатывает слишком мало этих веществ, а потому что количество пищи слишком велико. Да, переедание и несбалансированная диета — наиболее распространенные причины проблем с пищеварением.
В среднем объем желудка составляет около литра, а если вы съедаете больше, пищеварительной системе сложно выработать достаточно ферментов для усвоения такого количества пищи. Ситуацию может усугубить слишком жирная и острая еда, а также алкоголь.
Плохое переваривание пищи грозит не только бурлением в животе, изжогой и болью. Последствия могут быть и более тяжелыми. Непереваренные фрагменты пищи — это отличная питательная среда для патогенной микрофлоры, которая в норме не представляет опасности. Но если таких условно безопасных бактерий станет слишком много, они могут нанести вред здоровью. Например, сахар — отличное питание для грибка, вызывающего кандидоз. Не полностью расщепленная пища и сама по себе вредит внутренним органам. В частности, нерасщепленные жиры раздражают стенки кишечника и вызывают воспаление.
Сколько нужно ферментов для пищеварения и как нормализовать ферментацию?
Для того чтобы определить количество ферментов, нужно пройти врачебное обследование. Но вы и сами можете заметить признаки того, что ферментов не хватает. Недостаток этих веществ проявляется такими неприятными симптомами, как:
Но вы и сами можете заметить признаки того, что ферментов не хватает. Недостаток этих веществ проявляется такими неприятными симптомами, как:
- изжога после еды;
- чувство тяжести в верхней части живота;
- вздутие и метеоризм;
- отрыжка;
- неприятный привкус во рту;
- тошнота, особенно после жирной пищи;
- обильный жидкий стул.
Эти симптомы неприятны сами по себе, но длительная ферментная недостаточность вызывает и более существенные неприятности. Поскольку при нехватке ферментов пища усваивается плохо, организм недополучает основные нутриенты, витамины и минералы. Такая ситуация приводит к мышечной слабости и быстрой утомляемости из-за недостатка белков, жиров и углеводов, а также из-за анемии, так как железо из пищи не поступает в кровь. Вдобавок это провоцирует нервное истощение, ухудшает состояние волос, кожи и ногтей, снижает остроту зрения, служит причиной проблем в половой сфере и множества других болезненных состояний, вызванных дефицитом витаминов.
Если вам знакомы перечисленные выше симптомы, необходимо срочно обратиться к врачу. Как мы уже говорили, нехватка ферментов для пищеварения может быть следствием серьезных болезней и патологических состояний. Если же обследование не выявит никаких заболеваний, врач порекомендует изменить диету. К счастью, у здоровых людей пересмотр меню может практически полностью снять симптомы недостатка пищеварительных ферментов и наладить работу ЖКТ. Главный принцип диетотерапии при недостатке ферментов для пищеварения — умеренное дробное питание. Есть желательно понемногу, но каждые три–четыре часа. Нелишне исключить очень жирную пищу — бекон и сало, еду, приготовленную во фритюре. Также придется отказаться от алкоголя и неумеренного потребления сладостей и выпечки. А вот фрукты и овощи, прошедшие термическую обработку, помогают пищеварению, поэтому их следует есть больше.
Для улучшения пищеварительных процессов у здоровых людей врачи могут посоветовать дополнительно принимать ферментные препараты. Они дополнят действие собственных ферментов и помогут справиться с большими объемами пищи или непривычной едой. Однако не стоит воспринимать такие средства как панацею и разрешение есть что угодно и в любых количествах. Они все же предназначены для особых ситуаций — например, обильных и продолжительных праздничных обедов. Ферментные препараты не могут заменить сбалансированную диету.
Они дополнят действие собственных ферментов и помогут справиться с большими объемами пищи или непривычной едой. Однако не стоит воспринимать такие средства как панацею и разрешение есть что угодно и в любых количествах. Они все же предназначены для особых ситуаций — например, обильных и продолжительных праздничных обедов. Ферментные препараты не могут заменить сбалансированную диету.
Определенно, не стоит заниматься самолечением, используя ферментные средства. Они хорошее подспорье, но назначать препараты такого типа должен врач. Не забывайте, что недостаток ферментов для пищеварения часто является проявлением патологий, требующих серьезной терапии.
что к ней относится, почему появляются боли и тошнота и что можно принять после жирной пищи?
Наверняка многим знакомы неприятные ощущения после обильного сытного обеда с большим количеством масла или жирных соусов. Жиры — вовсе не абсолютное зло, они нужны нашему организму. Однако даже небольшой переизбыток жиров в пище может привести к изжоге, боли и чувству тяжести в желудке. Почему это происходит, от каких продуктов следует отказаться и как бороться с симптомами диспепсии, диареей, метеоризмом после приема жирной пищи?
Почему это происходит, от каких продуктов следует отказаться и как бороться с симптомами диспепсии, диареей, метеоризмом после приема жирной пищи?
Что относится к жирной пище?
Жиры содержатся практически во всех продуктах питания: мясе, рыбе, молоке, крупах, минимально даже в некоторых овощах и фруктах. К продуктам с самым высоким содержанием жира относятся сало и бекон, сливочное и растительное масла, орехи, колбасные изделия, сыр, сливки, шоколад. Употреблять их стоит дозированно. Например, 70 граммов сала (а это всего несколько небольших ломтиков) полностью покрывают суточную потребность взрослого человека в жирах. Но, помимо этой крошечной порции сала, человек обязательно съест и другие продукты, содержащие жиры, и в результате к концу дня норма будет превышена в два–три раза.
Некоторые продукты выглядят очень полезными и диетическими, но не стоит обманываться: в них тоже очень высокое содержание жиров. Они не видны и практически неощутимы на вкус, что и создает иллюзию «легкости».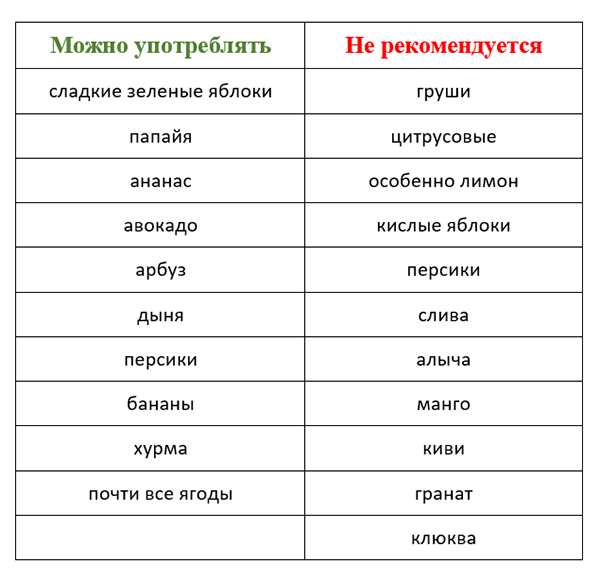 К продуктам с такими «сюрпризами» относятся докторская колбаса (она состоит из жиров на треть), легкий майонез, в котором содержится до 40% жиров, а также попкорн и кукурузные хлопья, сухарики, любые замороженные полуфабрикаты в панировке, печенье, творог и йогурты, многие соусы — в частности, горчица и кетчуп.
К продуктам с такими «сюрпризами» относятся докторская колбаса (она состоит из жиров на треть), легкий майонез, в котором содержится до 40% жиров, а также попкорн и кукурузные хлопья, сухарики, любые замороженные полуфабрикаты в панировке, печенье, творог и йогурты, многие соусы — в частности, горчица и кетчуп.
Диетологи советуют употреблять один грамм жиров на один килограмм массы тела в сутки. В среднем около трети калорий должно поступать именно из жирных продуктов. Нехватка жиров сказывается на внешности: кожа становится сухой, а волосы и ногти — слабыми и ломкими. Страдает эндокринная система (особенно у женщин), сердце и сосуды, когнитивные функции. Но и увлекаться жирной пищей не стоит: избыток жиров еще опаснее, чем их недостаток.
Жирные кислоты: польза или вред?
Итак, мы уже сказали, что и врачи, и диетологи согласны: жиры полезны, но не все. Однако следует разобраться в этом вопросе чуть подробнее, чтобы различать разные типы жиров.
Жирные кислоты бывают насыщенными и ненасыщенными.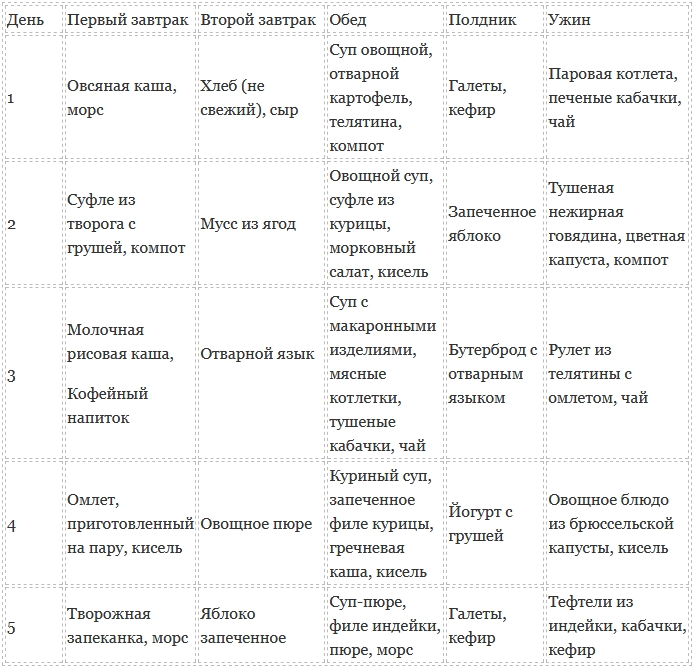 Молекулярная структура у них отличается, и они по-разному воздействуют на организм.
Молекулярная структура у них отличается, и они по-разному воздействуют на организм.
Насыщенные жирные кислоты содержатся в сыре, мясе, сливочном масле и некоторых растительных маслах — пальмовом, кокосовом. При злоупотреблении этим видом жиров есть риск нажить проблемы с сосудами, воспаления, может повыситься уровень холестерина и нарушиться метаболизм.
На заметку
Утверждение, будто от «хороших» жиров не поправляются — миф. Все без исключения жиры очень калорийны, и избыток калорий, полученных из оливкового масла, откладывается на боках точно так же, как избыток калорий, полученных из бекона и колбасы.
Ненасыщенные жирные кислоты входят в состав полезных жиров, которые содержатся в рыбе и большинстве растительных масел, в орехах и бобах. Эти жиры необходимы организму: они поддерживают целостность клеточных оболочек, помогают работе эндокринной системы, улучшают прочность и эластичность сосудов, участвуют в регуляции метаболизма и кроветворении. Словом, они жизненно необходимы, но в человеческом организме ненасыщенные жирные кислоты не вырабатываются, они могут поступать только с пищей.
Словом, они жизненно необходимы, но в человеческом организме ненасыщенные жирные кислоты не вырабатываются, они могут поступать только с пищей.
Тем не менее, и этот вид может принести проблемы: избыток ненасыщенных кислот повышает риск возникновения заболеваний почек и печени.
Почему тошнит и болит желудок после жирной пищи
Вы наверняка замечали, что иногда после жирного обеда возникают неприятные ощущения: боль, тошнота, изжога, отрыжка. Почему так происходит и о чем это говорит?
Первая причина боли и тошноты — собственно переедание. Объем желудка невелик — пол-литра в пустом состоянии. Оцените объем съеденного: если порция по размеру превышает маленькую бутылочку минералки, вы съели больше положенного. Но причина неприятных ощущений кроется не только в механическом растяжении желудка. Для переваривания пищи наш организм вырабатывает ферменты. Однако если вы съели слишком много, ферментов попросту не хватает, и пищеварение замедляется. В таких условиях печень вынуждена работать на пределе возможностей, чтобы выделять как можно больше желчи. Из-за этого мы ощущаем тяжесть в животе и тошноту, боль в желудке и другие расстройства пищеварения.
Из-за этого мы ощущаем тяжесть в животе и тошноту, боль в желудке и другие расстройства пищеварения.
Впрочем, чтобы почувствовать недомогание, не обязательно объедаться. Жирная пища сама по себе — тяжелое испытание для пищеварительной системы. Жиры перевариваются очень медленно, задерживаются в желудке слишком долго и вызывают раздражение слизистой оболочки, что и приводит к изжоге. А если запивать еду алкоголем, раздражение только усилится.
И, наконец, жир оказывает определенное воздействие на работу сфинктеров пищевода. Он нарушает работу клапана, который отделяет желудок от пищевода. Из-за этого содержимое желудка забрасывается в пищевод вместе с кислотой, что вызывает ожоги, отрыжку и неприятный привкус во рту.
Все эти симптомы знакомы даже людям без установленных заболеваний ЖКТ. Но они проявляются гораздо сильнее, если человек страдает заболеваниями желудочно-кишечного тракта или болезнями печени, поджелудочной железы и желчного пузыря. Боль от жирной пищи и тошнота после еды могут быть признаками гастрита, патологий желчевыводящих путей, панкреатита, синдрома раздраженного кишечника, язвы желудка. Систематическое переедание может значительно ухудшить течение болезни и вызвать обострение.
Систематическое переедание может значительно ухудшить течение болезни и вызвать обострение.
Даже если у вас нет никаких проблем со здоровьем, жирная пища может привести к развитию множества заболеваний и патологических состояний. В первую очередь — к появлению лишнего веса, который является предпосылкой к целому ряду заболеваний, от проблем с опорно-двигательным аппаратом, сердечно-сосудистой и эндокринной системами до ферментной недостаточности.
Жирная пища не должна составлять основу диеты. Не исключайте жиры полностью, но контролируйте их количество и качество и постарайтесь по возможности исключить из рациона пищу, которая одновременно является жирной, соленой и острой: это очень неблагоприятное сочетание для желудка. Питаться желательно часто, но маленькими порциями — размер одной порции не должен превышать размер кулака. Так вы поможете ЖКТ справляться с расщеплением белков, жиров и углеводов.
Что можно и что нельзя кушать при панкреатите? | Нетгастриту
Для тех, кого интересует, что можно есть при панкреатите, список продуктов существует определенный.
Из-за воспаления поджелудочной железы возникает резкие боли в желудке, тошнота, нередко рвота. Только правильное питание поможет при панкреатите.
Зачем придерживаться диеты при воспалении поджелудочной железы?
На работу органов пищеварения влияют в первую очередь, продукты, которые составляют рацион человека. Никакие медикаменты не помогут справиться с панкреатитом, если не соблюдать диету.
Необходимо четко понимать, какие блюда при воспалении поджелудочной железы нельзя кушать. Различается меню в период обострения и ремиссии. Отдельный набор продуктов существует для пациентов с хронической формой панкреатита.
Многие считают диету при заболеваниях поджелудочной железы голодной и изнуряющей. Напротив, такая система питания сбалансирована и полезна. Соблюдение ее – путь к здоровому образу жизни и избавлению от панкреатита.
Список разрешенных продуктов при панкреатите
При остром панкреатите больного мучают изнуряющие симптомы: резкие боли в животе, тошнота и рвота. В первые дни рекомендуется полный физический покой и голод.
В первые дни рекомендуется полный физический покой и голод.
Отказываться от еды придется до улучшения состояния. Это может занять от одного до трех дней . Разрешено пить при панкреатите минеральную щелочную воду, отвар шиповника, несладкий кисель. Голодные дни помогут снять нагрузку с пораженного органа и уменьшить воспаление.
После того как неприятные симптомы прекратят беспокоить больного, начинают вводить некоторые продукты питания небольшими порциями. При острой форме недуга в список разрешенных продуктов включают:
- Мучные изделия. Допускается подсушенный или черствый хлеб, галетное нежирное печенье, сухари и бублики .
- Молочные продукты. Их выбирают с низким содержанием жирности. Йогурты при панкреатите допускаются только несладкие без фруктовых наполнителей, а молоко разбавляют с водой. Допускается нежирный и не слишком соленый сыр.
- Крупы. Не все крупы полезны и допустимы при воспалении поджелудочной. Врачи разрешают только гречку, рис, манку и овсянку.
 Их варят на воде с небольшим количеством молока. Готовая каша должна быть полужидкая.
Их варят на воде с небольшим количеством молока. Готовая каша должна быть полужидкая. - Рыба и мясо. Людям, страдающим воспалением пищеварительных органов, разрешены нежирные сорта. В их число входят судак, треска, телятина, кролик, индюшка, куриное филе.
- Напитки. Полезен отвар из плодов шиповника, ягодный кисель. Разрешены при панкреатите — компот из сухофруктов, некрепкий черный или зеленый чай.
- Фрукты. Допускаются арбуз, клубника, абрикосы. Кислые яблоки перед употреблением запекают. В больших количествах в период обострения фрукты лучше не употреблять.
- Овощи. От сырых овощей придется отказаться полностью. Кабачки, тыкву, цветную капусту, картофель, зеленый горошек, морковь отваривают и употребляют в пюреобразном виде.
- Суп. Его варят на овощном или постном бульоне. Для пациентов готовят супы-пюре.
- Десерты. В минимальных количествах допускаются варенье, желе, джем и зефир.
- Яйца. В меню больного панкреатитом этот продукт разрешено включать не чаще 4 раз в неделю.
 Лучше отдать предпочтение перепелиным яйцам. Они легче усваиваются.
Лучше отдать предпочтение перепелиным яйцам. Они легче усваиваются.
Что можно добавить в меню при хроническом панкреатите
При хронической форме заболевания список разрешенных продуктов пополняется. В меню больного разрешено добавить некоторые фрукты. Это, например, груши, бананы, дыня. Полезно добавлять в рацион сухофрукты.
Любители кофе и шоколада могут побаловать себя какао с добавлением нежирного молока или некрепким кофе. Помимо нежирных сортов рыбы разрешены морепродукты. На столе больного могут присутствовать мидии, кальмары, креветки, крабовое мясо.
Запрещенные в период обострения симптомов орехи и семечки вводят в рацион при отсутствии жалоб на плохое самочувствие. Эти продукты содержат большое количество белков и жиров. Однако важно знать, что семечки можно употреблять только в сыром виде. Жареный продукт и козинаки все еще запрещены.
В список допустимых овощей теперь входят также лук, баклажаны, зелень. Разрешены сельдерей, петрушка и укроп. Допускается вводить в рацион колбасные изделия. Но это касается только продуктов высокого качества без добавления соевого мяса и усилителей вкуса.
Допускается вводить в рацион колбасные изделия. Но это касается только продуктов высокого качества без добавления соевого мяса и усилителей вкуса.
Полезны при хронической форме недуга специи. Способствует пищеварению корица. Ее добавляют в готовые блюда или растворяют в воде приправу и пьют напиток в лечебных целях. Допустимы при панкреатите тмин и куркума. Рекомендуются также пророщенные зерна пшеницы и льняное масло.
Запрещенное питание
Любая форма заболевания исключает употребление в пищу жирного мяса, рыбы, наваристых бульонов. Запрещена тушенка и другие консервации. В их число входят рыба и овощи. Полностью исключены горячительные напитки, крепкий кофе, шоколад, сдоба, мороженое, сгущенное молоко.
В перечень вредных продуктов входят практически все колбасные изделия, грибы, перловка, пшеничная каша, томаты, редиска, цитрусовые, свежая белокочанная капуста. Исключить придется острые приправы и соусы – майонез и кетчуп.
Многих интересует, можно мюсли, или нет. Этот продукт допускается только при отсутствии болей и тошноты. Мюсли заливают водой, обезжиренным молоком или кефиром.
Этот продукт допускается только при отсутствии болей и тошноты. Мюсли заливают водой, обезжиренным молоком или кефиром.
Несмотря на то, что зелень разрешено добавлять в блюда, шпинат относят к числу запрещенных растений. Он содержит щавелевую кислоту, которая приводит к воспалению поджелудочной железы. Нельзя есть также бобовые: фасоль и чечевицу.
Рекомендации по питанию для больных панкреатитом
Для пациентов, страдающих воспалением поджелудочной железы, важно не только знать таблицу запрещенных и разрешенных продуктов. Большое значение при панкреатите имеет режим питания и способ приготовления пищи.
Избежать воспаления поджелудочной железы помогут несколько правил:
- Самые полезные для больных панкреатитом — белковые продукты. В меню включают большое количество нежирной пищи, богатой протеинами. Они восстановят поврежденный орган.
- Врачи рекомендуют дробное питание: 4 раза в день плюс перекусы.
- Блюда готовят в пароварке, отваривают, тушат и запекают без добавления жира.

- Предотвратит раздражение слизистой теплая пища. Горячая или слишком холодная еда запрещена.
- Овощи в период обострения симптомов панкреатита в сыром виде исключены.
- Для улучшения пищеварения полезно пить много жидкости, лучше минеральной воды без газа или бутылированной.
- В период обострения пищу необходимо перетирать до жидкого или кашеобразного состояния. Это поможет облегчить работу пищеварительных органов. .
- Нельзя переедать и ограничивать себя в питании. Общая калорийность продуктов должна составлять примерно 2500 ккал в сутки.
- Больным панкреатитом следует отказаться от спиртного и курения.
- Рекомендуется принимать витаминные комплексы и липотропные средства.
Видео — что можно есть при панкреатите?
Список разрешенных продуктов при нарушении работы поджелудочной железы вполне велик.
Больному панкреатитом нет необходимости придерживаться очень строгой диеты. В меню пациента входит большой набор блюд, богатых важными витаминами и микроэлементами. При соблюдении всех правил и рекомендаций можно избежать повторных приступов панкреатита и навсегда забыть о неприятных симптомах болезни.
ТОП-8 продуктов, полезных при панкреатите – Ура! Повара
Что нужно есть для здоровья поджелудочной железы?
Панкреатит — воспалительное заболевание поджелудочной железы, при котором орган частично утрачивает свои функции. Потеря определяется степенью поражения, соответствием терапии и соблюдением диеты. Без правильного питания контролировать состояние поджелудочной невозможно. Но есть продукты, которые помогут органу сохранить работоспособность.
При остром панкреатите употребление любых продуктов, кроме рекомендованных врачом, запрещено. В первые 2-5 дней приступа необходимо лечебное голодание. После этого постепенно вводятся жидкости, зерновые каши без молока, сахара и соли, овощные бульоны.
Полноценное питание возможно лишь в стадии ремиссии.
Включать в рацион продукты, не входящие в лечебную диету, можно лишь после купирования приступа (Фото: Pbs.twimg.com)
Когда приступ позади, и вы можете вернуться к нормальной жизни, обратите внимание на продукты, которые особенно уважает поджелудочная железа. И включайте их в свой рацион почаще.
1. Брокколи
Все виды капусты полезны для пищеварительной системы, но при панкреатите пища, богатая клетчаткой, противопоказана, так как слишком грубая. Брокколи содержит меньше грубых волокон и щадяще воздействует на пищеварительный тракт. Также в этом овоще есть вещество апигенин, ценное для поджелудочной железы. Апигенин защищает ткани органа от внешних патогенных воздействий.
Чтобы сохранить максимум полезных веществ, употребляйте брокколи в свежем виде или после минимальной термической обработки. Попробуйте готовить капусту на пару, она получается очень нежной и вкусной.
2.
 Шпинат
Шпинат
Листовой овощ полезен в свежем виде. Американские врачи относят его к продуктам, защищающим от рака поджелудочной железы. Об этом сообщается в результатах исследования, опубликованных в журнале National Cancer Institute.
Шпинат защищает от рака поджелудочной железы (Фото: Pixabay.com)
3. Кисломолочные продукты
Йогурты и кефиры содержат пробиотики, которые улучшают работу желудочно-кишечного тракта. Кефир незначительно повышает кислотность желудочного сока, а йогурт обладает нейтральной кислотностью. Оба продукта подпитывают здоровую микрофлору кишечника, что отражается не только на пищеварении. Употребление кисломолочки улучшает иммунитет, состояние кожи и благоприятно воздействует на работу поджелудочной железы.
Полезны йогурты и кефиры с минимальным содержанием жира, без ароматических добавок и консервантов. В магазине купить такой йогурт невозможно, но можно сделать дома из молока и специальной закваски.
4. Тыква
Овощ с нежной мякотью деликатно нормализует пищеварение. В нем есть клетчатка, но ее структура не грубая, поэтому тыкву, особенно после термической обработки, можно есть при панкреатите. Она поддержит организм богатым спектром витаминов и микроэлементов. Каротин, витамины группы В, пектины (природные сорбенты), калий, магний, железо — это не полный перечень полезных веществ, которыми богата тыква.
В нем есть клетчатка, но ее структура не грубая, поэтому тыкву, особенно после термической обработки, можно есть при панкреатите. Она поддержит организм богатым спектром витаминов и микроэлементов. Каротин, витамины группы В, пектины (природные сорбенты), калий, магний, железо — это не полный перечень полезных веществ, которыми богата тыква.
Мякоть тыквы очень нежная и богата полезными веществами (Фото: Pixabay.com)
5. Топинамбур
Поджелудочная железа отвечает за выработку ферментов, необходимых для правильного пищеварения. А еще она вырабатывает инсулин, расщепляющий сахара. При воспалительных процессах орган не может выполнять свою работу качественно, поэтому повышенный уровень глюкозы в крови — естественное явление при заболевании.
Топинамбур поможет снизить уровень глюкозы, тем самым уменьшив нагрузку на орган. Он содержит вещества, обладающие противовоспалительным, сахароснижающим действием и нормализует обменные процессы. Употребление топинамбура снижает риск развития диабета второго типа, который часто сопровождает панкреатит.
6. Гречка
Входит в перечень продуктов, которые можно употреблять уже на пятый день после приступа острого панкреатита. Гречневая крупа богата долгими углеводами, которые не вызывают резкого всплеска уровня глюкозы в крови. Расщепление углеводов происходит длительно, без избыточной нагрузки на поджелудочную, что обеспечивает долгое чувство сытости.
Гречка содержит растительный белок и целый спектр незаменимых аминокислот. Также она богата витаминами группы В, дефицит которых вызывает нервозность и бессонницу.
7. Красный виноград
В ягодах красного цвета содержатся вещества, обладающие антиоксидантным действием. Чемпион по их содержанию — красный виноград, в котором выявлено вещество ресвератрол. Высокий уровень ресвератрола делает красный виноград эффективным продуктом, противодействующим свободным радикалам.
В красном винограде содержатся мощные антиоксиданты (Фото: Pixabay.com)
Ресвератрол снижает интенсивность воспаления тканей, предупреждает гибель клеток органа при патологических процессах.
8. Солодка
Корень лекарственного растения обладает выраженным противовоспалительным действием. Солодка снижает интенсивность воспаления при обострении заболевания и облегчает состояние, уменьшает боль и отечность пораженной области.
Употреблять солодку в период воспаления необходимо только после консультации с врачом.
Диета при панкреатите: меню на каждый день
Диета: Pixabay
Диета при панкреатите оказывает благотворное влияние на организм человека. Проблемы, которые возникают из-за заболевания поджелудочной железы, выражаются острыми болезненными ощущениями в теле. Такие симптомы мешают вести привычный образ жизни. Давайте разбираться, как исправить ситуацию, что можно добавить в рацион, а от чего стоит отказаться при панкреатите.
Питание при панкреатите: принципы и рекомендации
Панкреатит — это воспаление поджелудочной железы, рассказывает WebMD. С этим заболеванием сталкивается не каждый. Оно возникает при долгом употреблении в пищу вредных продуктов, повреждениях брюшной области, интоксикациях и проблемах с функционированием печени. Обычно, как пишут авторы авторитетного издания British Medical Journal Джо Хайнс и Стивен Дж. Пандол, недуг развивается медленно в результате регулярного поступления в желудок жирного и жареного, в особенности фастфуда. Не менее ощутимый вред организму наносят пагубные зависимости.
Читайте также
Вопросы гинекологу: что интересует женщин больше всего
Как обычному человеку выяснить, что у него формируется панкреатит? Симптомы обычно не радуют. Как правило, больные замечают:
- тошноту;
- резкие боли в животе;
- диарею;
- снижение массы.
Дополнительно дискомфорт может распространяться на всё тело. В этой ситуации достаточно тяжело понять, где именно локализуется боль. При первых симптомах панкреатита немедленно запишитесь на прием к медицинскому сотруднику. Таким образом вы сможете обезопасить себя и не дать заболеванию перерасти в хроническую стадию.
Скуратов А.Г., Призенцов А.А. и др.: Хронический панкреатит и его осложнения. — Гомель: ГомГМУ, 2013. — 28 с.
Более детально ознакомиться с диетическим питанием и рекомендациями при диагностировании панкреатита можно в научной статье Новоселя Н.В., Кокуевой О.В., Абрамяна В.В. из РГБУ Кубанского медицинского института.
В повседневной практике пациенты часто обращаются ко мне и моим коллегам за помощью при панкреатите. Научные исследования и анализы показывают нарушения, которые происходят в теле больного. В работе медики используют именно эту информацию для составления терапии и особого рациона питания.
Читайте также
Укропная вода для новорожденных: рецепт и дозировка
Если поджелудочная железа, диета для восстановления которой подбирается специалистом, хоть раз воспалилась, то придется соблюдать указания врача по меню на протяжении всей жизни. Употребление здоровой пищи позволяет организму расслабиться и помогает устранить существующий недуг.
Леонович С.И., Кондратенко Г.Г., Протасевич А.А., Неверов П.С.: Острый панкреатит. — М.: Медицина, 2009.
Медицинские рекомендации диетического питания, когда болит поджелудочная:
- Частое дробное питание 5–6 раз в день.
- Протертая через сито или измельченная в блендере еда, не вызывающая раздражение на слизистой.
- Все блюда употребляют в вареном и запеченном виде, а также готовят на пару.
- Для стабилизации и укрепления организма увеличивают количество белков, поступающих вовнутрь. Врачи рекомендуют употреблять нежирное мясо птицы или кролика, рыбу по типу щуки или трески, а также кисломолочные продукты.
- Снижение потребления жиров и углеводов. Диетологи разрешают есть пшеничные, овсяные и гречневые каши, а также мелкую вермишель.
- Употребление большого количества очищенной воды на протяжении всего дня. За сутки врачи советуют выпивать 2 л воды.
Читайте также
Почему потеют ноги и как избавиться от запаха ног
Если начал проявляться панкреатит, обязательно обратитесь к доктору. Он расскажет, что лечение должно включать в себя не только ПП, но и борьбу с пагубными пристрастиями.
Мои коллеги из Университета Магдебурга тоже разбирались в корректировке питания для людей с нарушением пищеварения в своей научной статье.
Диета при хроническом панкреатите полностью запрещает есть мясные бульоны и блюда на их основе. Чтобы поджелудочная железа не вызывала боли в области живота, я рекомендую убрать из меню:
- копчености;
- жареные блюда;
- снизить количество используемой соли;
- ограничить употребление сладостей.
Мои коллеги также рекомендуют отказаться от приема капусты, щавеля и редиса. Сладкие напитки, газировка и алкоголь полностью исключаются из меню лиц, страдающих от проблем с поджелудочной железой.
Читайте также
Вздутие живота: причины и лечение народными средствами
Что можно есть при панкреатите: меню
После перечня ограничений многих людей интересует вопрос: что можно есть больному в таком случае? Диета при панкреатите стол №5 предполагает отказ от неправильной пищи, ведь она направлена на стабилизацию всего организма и снятие воспалительных очагов. Нужно понимать, что панкреатит хронического характера неизлечим, но избавиться от его проявлений вполне реально.
Больше информации можно узнать из научной статьи моего коллеги Кучерявого Ю.А. «Хронический панкреатит взглядом терапевта: от международных рекомендаций к практическому здравоохранению».
Мой практический опыт подтверждает приведенное выше утверждение, однако ни для одного из моих пациентов жизнь на этом не закончилась. Они придерживаются утвержденной терапии и живут полноценно. Достоверно известно, что специальная медицинская диета помогает бороться с различными проявлениями заболевания, и я являлась свидетелем ее эффективности.
Читайте также
Запор при беременности: что делать в домашних условиях?
Леонович С.И., Кондратенко Г.Г., Протасевич А.А., Неверов П.С.: Острый панкреатит. — М.: Медицина, 2009.
Ниже расписано меню для людей с диагнозом «панкреатит». Диета разработана по дням недели, которые можно менять местами и дополнять по своему вкусу полезными продуктами без опасений для здоровья. Однако, если сомневаетесь, обязательно обсудите меню с лечащим доктором, чтобы не навредить здоровью.
Понедельник:
- На завтрак готовим перетертую смесь из отварного картофеля с говядиной. В качестве напитка делаем черный или зеленый чай без добавления сахара.
- На перекус возьмем куриную котлету, приготовленную на паровой бане или в пароварке, зернистый творог и запеченное яблоко со специями. Помните, что список разрешенных специй невелик. Лучше заранее обсудите этот вопрос с врачом.
- На обед делаем легкий суп из лапши и запиваем все чайным напитком.
- На второй перекус съедаем немного творога или йогурта без наполнителей и сахара. Постоянно пьем воду.
- На ужин запекаем мясной рулет, а на десерт съедаем пудинг из творога. Пьем чай.
Читайте также
Продукты, которые слабят кишечник взрослого человека
Вторник:
- Утром съедаем гречневую кашу, приготовленную на воде без соли и сахара, выпиваем компот из фруктов.
- На второй завтрак берем суфле из кабачков и паровую котлету из птицы. Разрешается подсушить небольшой кусочек хлеба. Запиваем всё некрепким чаем.
- На обед подойдет суп с мелкой лапшой, отварное измельченное мясо, пюре из картофеля и компот.
- На полдник съедаем запеченный фрукт (яблоко или грушу), горсть сухого печенья и натуральный йогурт.
- Ужин у нас будет состоять из овсяной каши, биточков, сделанных на пару, ломтика хлеба и крепкого чая.
Среда:
- Для завтрака готовим молочную рисовую кашу, пьем компот.
- На перекус съедаем тарелку низкокалорийного творога и запеченную или свежую мягкую грушу, пьем негазированную воду.
- В обед готовим морковный суп и отвариваем говядину.
- Во время перекуса насыщаем организм овощным рагу, несколькими кусочками твердого сыра и чайным напитком.
- На ужин готовим картофельное пюре, делаем бутерброд с сыром, пьем чай с молоком.
Читайте также
Песок в почках, камни и соли: симптомы, лечение, причины, диета и профилактика
Четверг:
- На первый завтрак делаем омлет. При панкреатите рекомендуется использовать только белки. Выпиваем чай на основе ромашки.
- Второй раз завтракаем творогом в сыром или запеченном виде и пьем теплый черный чай.
- На обед делаем легкий суп из брокколи, варим рыбу, съедаем половину банана. В этот раз чай следует заменить свежим отваром из шиповника.
- На перекус готовим десерт: запекаем в духовке грушу или яблоко с измельченными орехами.
- Вечером отвариваем рыбу с морковью и готовим чай.
Пятница:
- С утра делаем питательные мясные шарики, рис без специй и соусов, пьем минеральную воду.
- В полдень съедаем тарелку творога и немного отварной курицы или говядины.
- В обед готовим манку на молоке, мясные биточки (обязательно на пару) и запиваем блюда ароматным ягодным киселем.
- На перекус берем ягодное желе или натуральный йогурт.
- Вечером варим немного овсянки, две паровые котлеты и пьем кисель.
Читайте также
Что делать, если тошнит: причины, советы
Суббота:
- Утром готовим пюре и рыбу, в качестве напитка берем фруктовый компот. Можно добавить немного свежего зеленого салата. Помним, что помидоры лучше исключить из рациона.
- В качестве передобеденного перекуса употребляем пудинг из творога, омлет с большим количеством белка, запиваем компотом.
- Обедаем супом-пюре из овощей, кусочком куриной грудки и хлебом, запиваем блюдо очищенной водой.
- После полудня съедаем запеченные фрукты, пьем чаем.
- На ужин сделаем гречневую кашу на воде, съедим один небольшой банан и выпьем стакан кефира.
Воскресенье:
- Утром делаем пудинг из творога, гречневую кашу и слабый чай.
- На первый перекус съедаем питательный мясной рулет, пьем йогурт и напиток из шиповника.
- В обед делаем овсяный суп, котлеты из нежирного мяса на пару, пюре. Запиваем все минеральной водой.
- На перекус съедаем фруктовое желе, творожную запеканку и выпиваем 200 мл кефира.
- Заканчиваем день тарелкой мелкой вермишели, запеченной рыбой, чаем.
Читайте также
Диета при сахарном диабете 2 типа: меню на неделю
Мои пациенты одобряют представленный рацион питания. Я лично прорабатывала представленное меню, чтобы организм получал достаточное количество витаминов и полезных микроэлементов. Диетическое меню, составленное экспертом, поможет предотвратить возникновение боли и дискомфорта в брюшной полости.
Здоровое питание способствует налаживанию процессов пищеварения и возвращает организм пациента в первоначальное состояние, которые было до возникновения панкреатита.
Изменяйте составляющие вышеописанного меню, выбирая наиболее подходящие для вас продукты, однако не забывайте согласовывать рацион с лечащим врачом. Помните, что лучше каждый день контролировать то, что попадает к нам в желудок, чем потом заниматься лечением и мучиться от боли.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Читайте также
Кофе при беременности: вред или польза
Источники:
- Гётц Т. и др. Нутриционная поддержка при остром панкреатите // Международный опыт. — 2009. — №2. —170–177.
- Кучерявый Ю.А. Хронический панкреатит взглядом терапевта: от международных рекомендаций к практическому здравоохранению // Медицинский совет. — 2012. —№9. — 45–50.
- Новоселя Н.В. и др. Особенности диеты и нутриционной поддержки при хроническом панкреатите // Экспериментальная и клиническая гастроэнтерология. — 2014. —№4. — С. 15–17.
- Minesh Khatri. What is pancreatitis? // WebMD. — 2019. — 12 October.
- O Joe Hines, Stephen J Pandol. Management of severe acute pancreatitis // BMJ.
Автор: кандидат медицинских наук Анна Ивановна Тихомирова
Рецензент: кандидат медицинских наук, профессор Иван Георгиевич Максаков
Оригинал статьи: https://www.nur.kz/family/beauty/1774953-dieta-pri-pankreatite-menu-na-kazdyj-den/
Лучшие (и худшие) продукты от боли при панкреатите — Основы здоровья от клиники Кливленда
То, что вы едите, может сильно повлиять на ваше самочувствие, особенно если у вас панкреатит — состояние, которое возникает, когда воспаляется орган, вырабатывающий ваши пищеварительные ферменты.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Пристальное внимание к своей диете может помочь облегчить боль в животе, которая сопровождает это состояние, говорит специалист по поджелудочной железе Прабхлин Чахал, доктор медицины.Если вы правильно выберете пищу, вы сможете дать своей поджелудочной железе передохнуть и помочь ей восстановиться.
Итак, очень важно знать, какие продукты можно есть, каких следует избегать и как их выбор может повлиять на ваше тело.
Связь панкреатит-пищевая
При хроническом воспалении поджелудочной железы ваше тело не может вырабатывать достаточное количество пищеварительных ферментов, которые помогают усваивать питательные вещества из продуктов, которые вы едите.
Со временем вы можете истощиться или начать худеть, даже не пытаясь этого сделать.Чахал говорит. Другая диета может облегчить работу поджелудочной железы.
Однако изменения в диете не влияют на всех пациентов одинаково. «Воздействие зависит от того, есть ли у вас острый или хронический панкреатит», — говорит она.
«Пациенты с легким панкреатитом могут получить пользу только от изменения диеты и образа жизни», — говорит она. «Однако диеты не всегда достаточно, чтобы контролировать симптомы в умеренных и тяжелых случаях».
Лучшие продукты при панкреатите
Диета, благоприятная для поджелудочной железы, с высоким содержанием белка из нежирного мяса и низким содержанием животных жиров и простых сахаров.Чахал говорит.
Вы должны есть много:
- Овощи.
- Фрукты.
- Цельное зерно.
- Фасоль, чечевица.
- Нежирные или обезжиренные молочные продукты (миндальное или льняное молоко).
Продукты, богатые антиоксидантами, такие как темные листовые овощи, красные ягоды, черника, сладкий картофель, виноград, морковь, грецкие орехи и гранаты, также полезны. Но ешьте авокадо, оливковое масло, жирную рыбу, орехи и семена в умеренных количествах.
Средиземноморская диета — хороший вариант для вас, если вы выздоравливаете после легкого острого панкреатита.«Вы можете найти полезные рецепты в кулинарной книге Национального фонда поджелудочной железы», — говорит доктор Чахал.
Чем полезны эти продукты?
Упор на овощи, фрукты и цельнозерновые продукты ограничивает потребление холестерина и увеличивает потребление клетчатки. Это снижает риск развития камней в желчном пузыре или повышенного содержания триглицеридов, которые являются одной из основных причин острого панкреатита. Антиоксиданты борются со свободными радикалами в вашем теле, помогая уменьшить воспаление.
Добавление триглицеридов со средней длиной цепи (MCT) — жиров, которые часто получают из кокосового или пальмоядрового масла — также может помочь улучшить усвоение питательных веществ при хроническом панкреатите.Чахал говорит.
Худшие продукты при панкреатите
По возможности избегайте жареной или жирной пищи, а также продуктов с высоким содержанием сахара.
Обязательно ограничение:
- Красное мясо.
- Орган.
- Картофель фри, картофельные чипсы.
- Майонез.
- Маргарин, масло сливочное.
- Полножирные молочные продукты.
- Кондитерские изделия.
- Сладкие напитки.
Почему эти продукты вредны?
Ваша поджелудочная железа перерабатывает большую часть жира, который вы едите.Итак, чем больше вы едите, тем сильнее работает ваша поджелудочная железа.
Продукты с высоким содержанием жиров и простые сахара также повышают уровень триглицеридов. Это увеличивает количество жира в крови и увеличивает риск острого панкреатита. По словам доктора Чахала, исследования также показывают, что переработанное мясо и красное мясо увеличивают риск рака поджелудочной железы.
Восстановление с помощью диеты
Если вы перенесли эпизод острого панкреатита, вы можете ускорить выздоровление, изменив рацион и образ жизни, — говорит она.
Попробуйте эти советы:
- Ешьте от 6 до 8 небольшими порциями в день. С поджелудочной железой так легче.
- Добавьте 1-2 столовые ложки МСТ в свой ежедневный рацион, и вы можете продолжать это, если у вас умеренно тяжелый или тяжелый хронический панкреатит.
- Примите поливитамины, чтобы восполнить запасы витаминов A, D, E, K, B12, цинка и фолиевой кислоты.
- Ограничьте общее потребление жиров до менее 30 граммов в день. Исключите насыщенные жиры.
- Избегайте алкоголя.
- Не курите (или постарайтесь бросить курить).
- Избегайте обезвоживания.
Если боль в животе не исчезнет, врач также может направить вас к специалисту по обезболиванию.
В конечном счете, контроль за питанием часто является эффективным способом защиты поджелудочной железы, — говорит доктор Чахал. «Независимо от того, является ли воспаление острым или хроническим, мы хотим минимизировать дополнительную нагрузку на поджелудочную железу, — говорит она.
Диета при панкреатите | Колумбийский университет, хирургический факультет
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Автоматическая пересадка островков | Диета | Прогноз | FAQ
Питание — жизненно важная часть лечения больных панкреатитом.Основные цели управления питанием при хроническом панкреатите:
- Профилактика недоедания и дефицита питательных веществ
- Поддерживать нормальный уровень сахара в крови (избегать гипогликемии и гипергликемии)
- Профилактика или оптимальное лечение диабета, проблем с почками и других состояний, связанных с хроническим панкреатитом
- Избегайте острого приступа панкреатита
Для наилучшего достижения этих целей больным панкреатитом важно употреблять пищу с высоким содержанием белка и питательными веществами, которая включает фрукты, овощи, цельнозерновые продукты, обезжиренные молочные продукты и другие нежирные источники белка.Воздержание от алкоголя и жирной или жареной пищи важно для предотвращения недоедания и боли.
Оценка питания и диетические модификации производятся на индивидуальной основе, потому что состояние каждого пациента уникально и требует индивидуального плана. Наша программа по панкреатиту предлагает питание и поддержку желудочно-кишечного тракта для людей с панкреатитом.
Витамины и минералы
Пациенты с хроническим панкреатитом подвергаются высокому риску недоедания из-за нарушения всасывания и истощения питательных веществ, а также из-за повышенной метаболической активности.На неполноценное питание также могут влиять продолжающееся злоупотребление алкоголем и боль после еды. Дефицит витаминов из-за мальабсорбции может вызвать остеопороз, проблемы с пищеварением, боль в животе и другие симптомы.
Следовательно, пациенты с хроническим панкреатитом должны регулярно проверяться на дефицит питательных веществ. Витаминная терапия должна основываться на этих ежегодных анализах крови. Как правило, можно принимать поливитамины, кальций, железо, фолиевую кислоту, витамин E, витамин A, витамин D и витамин B12, в зависимости от результатов анализа крови.
Если вы страдаете от недоедания, вам может быть полезно поработать с нашим дипломированным диетологом, который поможет вам составить индивидуальный план диеты.
Риск диабета при хроническом панкреатите
Хронический панкреатит также приводит к постепенной потере способности поджелудочной железы к правильному функционированию, и в конечном итоге теряется эндокринная функция. Это подвергает пациентов риску развития диабета 1 типа. Поэтому пациентам следует избегать рафинированного сахара и простых углеводов.
Добавки ферментов
Если прописаны ферменты поджелудочной железы, важно принимать их регулярно, чтобы предотвратить обострения.
Здоровая поджелудочная железа стимулируется к высвобождению ферментов поджелудочной железы, когда непереваренная пища достигает тонкого кишечника. Эти ферменты соединяются с желчью и начинают расщеплять пищу в тонком кишечнике.
Поскольку ваша поджелудочная железа не работает оптимально, возможно, вы не получаете ферменты поджелудочной железы, необходимые для правильного переваривания пищи. Прием ферментов может помочь переваривать пищу, тем самым улучшая любые признаки или симптомы стеатореи (избыток жира в стуле или мальабсорбция жира).В свою очередь, это улучшит вашу способность есть лучше, снизив риск недоедания.
Спирт
Если панкреатит вызван употреблением алкоголя, следует воздержаться от алкоголя. Если другие причины острого панкреатита были устранены и устранены (например, путем удаления желчного пузыря) и поджелудочная железа вернулась в норму, вы сможете вести нормальный образ жизни, но алкоголь все равно следует принимать только в умеренных количествах (максимум 1 порция / день). При хроническом панкреатите продолжается воспаление и мальабсорбция — пациенты постепенно теряют пищеварительную функцию и, в конечном итоге, теряют функцию инсулина, поэтому регулярное употребление алкоголя неразумно.
Курение
Людям с панкреатитом следует избегать курения, так как это увеличивает риск рака поджелудочной железы.
Следующие шаги
Если вы или кто-то, о ком вы заботитесь, страдаете панкреатитом, Центр поджелудочной железы здесь для вас. Программа по панкреатиту работает с диетологами, чтобы дать полезные советы по диете, которые помогут справиться с последствиями заболевания.
Позвоните нам по телефону (212) 305-4795 или воспользуйтесь онлайн-формой, чтобы связаться с нами сегодня.
Чтобы узнать больше о панкреатите:
Обзор | Причины | Генетика | Симптомы | Диагностика | Лечение | Автоматическая пересадка островков | Диета | Прогноз | FAQ
Сопутствующие услуги
Связанные темы
Что есть для лучшего управления
Помимо выработки инсулина, который ваш организм использует для регулирования уровня сахара в крови, здоровая поджелудочная железа вырабатывает ферменты, которые помогают вашему организму переваривать и использовать пищу, которую вы едите. Если ваша поджелудочная железа воспаляется (панкреатит), ей труднее расщеплять жир и она не может усваивать столько пищи.
Диета при панкреатите учитывает это, запрещая жирную пищу и делая упор на выбор, богатый питательными веществами, особенно с высоким содержанием белка.
Изменение режима питания, будь то временное или длительное соблюдение диеты при панкреатите, может помочь вам справиться с симптомами и предотвратить приступы, а также обеспечить правильное питание, несмотря на ваше состояние.
Около 15% людей, перенесших острый панкреатит, заболеют другим. Хронический панкреатит встречается примерно у 5% людей.
Льготы
Наиболее частой причиной хронического панкреатита является злоупотребление алкоголем, на которое приходится примерно 80% случаев. Хотя диета напрямую не вызывает панкреатит (она может способствовать образованию камней в желчном пузыре и повышению уровня липидов, однако оба эти фактора могут привести к заболеванию) , он может помочь в лечении симптомов и предотвратить будущие приступы у тех, кому поставлен диагноз.
И преимущества выходят за рамки комфорта. Диета при панкреатите помогает поддерживать орган, который и так функционирует неэффективно, что имеет большое значение, поскольку поджелудочная железа, которая перестает участвовать в регуляции инсулина, может уступить место развитию диабета.
Центральным во всем этом является ограничение жира. Чем меньше вы потребляете, тем меньше нагрузка на поджелудочную железу, которая из-за панкреатита уже усложняется, когда дело доходит до метаболизма жира.
Исследование 2013 года, опубликованное в журнале Clinical Nutrition , показало, что пациенты мужского пола с панкреатитом, соблюдающие диету с высоким содержанием жиров, чаще испытывали постоянные боли в животе. У них также чаще диагностировали хронический панкреатит в более молодом возрасте.
Кроме того, обзор рекомендаций по лечению, разработанный японскими исследователями в 2015 году, показал, что пациенты с тяжелым хроническим панкреатитом получали пользу от диеты с очень низким содержанием жиров, но люди с более легкими формами болезни обычно переносили пищевые жиры (особенно если они принимали пищеварительные ферменты во время еды).
Если у вас повторяющиеся приступы панкреатита и продолжающаяся боль, ваш врач может попросить вас поэкспериментировать с ежедневным потреблением жиров, чтобы увидеть, улучшатся ли ваши симптомы.
Использование в диете при панкреатите продуктов, богатых питательными веществами, также помогает предотвратить возможность недоедания. Одна из причин, по которой это может произойти, заключается в том, что некоторые ключевые витамины (A, D и E) жирорастворимы; Проблемы с перевариванием жиров порождают проблемы с правильным усвоением этих питательных веществ.
Дефицит одного или нескольких жирорастворимых витаминов имеет свой набор симптомов и рисков для здоровья.Например, дефицит витамина А может вызвать куриную слепоту, а дефицит витамина D был связан с повышенным риском остеопороза (особенно после менопаузы).
Веривелл / Джошуа Сон
Как это работает
Хотя особенности диеты при панкреатите будут зависеть от ваших диетических потребностей и предпочтений, есть несколько общих рекомендаций, которые вы можете использовать в качестве отправной точки.
Обычно рекомендуется избегать следующих вариантов:
- с высоким содержанием жира
- Сильно переработанные
- Есть много сахара
- Содержат спирт
Рекомендации по потреблению жиров при панкреатите различаются.Например, Центр здоровья пищеварительной системы при Стэнфордском университете рекомендует пациентам с хроническим панкреатитом ограничивать потребление жиров до 30–50 граммов в день, в зависимости от того, насколько хорошо они переносятся.
Жиры по-прежнему являются важной частью сбалансированной диеты — вам просто, возможно, придется уделять больше внимания и регулировать потребление того вида жиров, который вы едите.
Например, тип жира, называемый триглицеридами со средней длиной цепи (MCT), может перевариваться без какой-либо помощи поджелудочной железы.Кокосовое и кокосовое масло являются естественными источниками СЦТ, но оно также доступно в форме добавок.
Если ваше тело пытается перерабатывать полезные жиры, врач может посоветовать вам принимать пищеварительные ферменты. Эти синтетические ферменты помогают восполнить то, что ваша поджелудочная железа не может производить. Обычно они выпускаются в капсулах, которые вы принимаете во время еды.
Подходит к
Существует два общих подхода к лечению панкреатита с помощью диеты. Вы можете обнаружить, что вам нужно использовать оба, в зависимости от того, есть ли у вас приступ симптомов или вы пытаетесь предотвратить воспаление.
- При симптомах острого панкреатита ограниченное употребление легкоусвояемой пищи может успокоить.
- Если вы находитесь в разгаре острого приступа , ваш врач может попросить вас соблюдать ограниченную диету, состоящую из мягкой пищи, до тех пор, пока ваше тело не заживет.
В большинстве легких случаев панкреатита полный покой кишечника или жидкая диета не нужны. Обзор клинических руководств по лечению острого панкреатита в 2016 году показал, что мягкая диета была безопасной для большинства пациентов, которые не могли переносить свою обычную диету из-за симптомов панкреатита.
При тяжелых симптомах панкреатита или осложнениях может потребоваться зонд для кормления или другие методы искусственного питания.
Продолжительность
Хотя вы можете вернуться к диете с меньшими ограничениями, когда почувствуете себя лучше, это может вызвать возвращение симптомов. Если у вас есть склонность к повторяющимся приступам панкреатита, изменение режима питания на долгое время может помочь предотвратить приступы, одновременно гарантируя, что вы, вероятно, питаетесь и увлажняете.
Что есть
Соответствует
Воздушный попкорн (без масла), крендели из пшеницы или полбы
Фасоль, чечевица, бобовые
Кокосовое / пальмоядровое масло (для МСТ)
Кукурузные или цельнозерновые лепешки
Кускус, киноа, макаронные изделия из цельной пшеницы
Безмолочные заменители молока (миндаль, соя, рис)
Яичные белки
Рыба (треска, пикша)
Свежие / замороженные / консервированные фрукты и овощи
Фруктовые и овощные соки без сахара и газировки
Травяной чай, кофе без кофеина (с небольшим количеством меда или немолочных сливок, по желанию)
Постные куски мяса
Нежирные или обезжиренные молочные продукты (творог, греческий йогурт)
Нежирные сладости (крекеры, имбирь, чайное печенье)
Пищевая добавка напитков (Boost, Ensure)
Птица (индейка, курица) без кожи
Варенье и желе с пониженным содержанием сахара
Рис
Нежирные / обезжиренные прозрачные супы и бульоны (избегайте молочных или сливочных продуктов)
Специи и зелень (по переносимости), сальса, томатные соусы
Овес стальной, отруби, фарина, крупа
Желатин без сахара, ледяное мороженое
Тофу, темпе
Тунец (консервированный в воде, а не в масле)
Цельнозерновой хлеб, крупы и крекеры
Несоответствующий
Спирт
Выпечка (пончики, кексы, рогалики, печенье, круассаны)
Рыба в кляре / жареная и моллюски
Сливочное масло, сало, растительное масло, маргарин, топленое масло
Торт, пироги, выпечка
Сыр, сливочный сыр, сырный соус
Печенье, пирожные, конфеты
Яйца с желтком
Жирные куски красного мяса, субпродукты
Жареные продукты / фастфуд (жареные овощи, жареный рис, яичница, картофель фри)
Мороженое, пудинг, заварной крем, молочные коктейли, смузи с молочными продуктами
Джемы, желе, консервы
Баранина, гусь, утка
Кофейные напитки на основе молока
Ореховое масло (арахисовое, миндальное)
Орехи и семена (в умеренных количествах)
Картофельные или кукурузные чипсы
Мясные полуфабрикаты (колбасы, хот-доги, ланч)
Рафинированная белая мука (например,г., хлеб, блины, вафли, мюсли, хлопья, крекеры, крендели)
Жареные бобы, оливки
Магазинная заправка для салатов, майонез, сливочные соусы для пасты (Альфредо), тахини
Молоко цельное, жирные молочные продукты
Газированные напитки, энергетические напитки
Фрукты и овощи : Выбирайте продукты с большим содержанием клетчатки, свежие или замороженные. Можно также использовать консервированные фрукты и овощи, хотя их следует слить и промыть, чтобы снизить содержание сахара / соли.Жирные продукты, такие как авокадо, могут быть слишком богаты для переваривания, если у вас панкреатит.
Вы также не захотите готовить продукты с маслом и маслами или заправлять их сливочными соусами.
Молочные продукты : Выбирайте нежирное или обезжиренное молоко и йогурт или альтернативные продукты без молока, такие как миндальное, соевое и рисовое молоко. Большинство видов сыра богаты жирами, хотя варианты с меньшим содержанием жира, такие как творог, могут не ухудшить ваши симптомы и могут быть хорошим источником белка.
Протеин : Ищите источники белка с низким содержанием жира для включения в свой рацион при панкреатите, такие как белая рыба и нежирные куски мяса птицы без кожи. Из фасоли, бобовых и чечевицы, а также из злаков, таких как киноа, также можно легко и вкусно приготовить белковые блюда. Орехи и ореховое масло являются богатыми источниками растительного белка, но высокое содержание жира может способствовать развитию симптомов панкреатита.
Зерна : По большей части вы захотите построить свою диету при панкреатите на основе цельных зерен, богатых клетчаткой.Исключением может быть ситуация, когда у вас наблюдаются симптомы, и ваш врач советует вам придерживаться мягкой диеты, в течение которой вы можете обнаружить, что белый рис, простая лапша и тосты из белого хлеба легче перевариваются.
Внимательно проверьте список ингредиентов злаков и мюсли, так как в эти продукты может быть добавлен сахар, а бренды с орехами могут быть слишком жирными, если у вас панкреатит.
Десерты : Богатые сладости, особенно из молока, такие как мороженое и заварной крем, обычно слишком богаты для людей с панкреатитом.Избегайте десертов с высоким содержанием сахара, таких как торты, печенье, выпечка, выпечка и конфеты.
В зависимости от того, насколько хорошо ваше тело может регулировать уровень сахара в крови, можно добавить мед или немного сахара в чай или черный кофе или иногда съесть небольшой кусочек темного шоколада.
Напитки : Следует полностью избегать употребления алкоголя. Если чай, кофе и безалкогольные напитки с кофеином способствуют возникновению симптомов, вы можете ограничить их количество или избегать их. В целом отказ от газированных напитков поможет вам сократить потребление сахара в своем рационе.Если вы продолжаете пить кофе, избегайте напитков на основе молока с подслащенными сиропами.
Гидратация важна, и, как всегда, вода — лучший выбор. Травяной чай, фруктовые и овощные соки и напитки с пищевыми добавками, рекомендованные вашим врачом, — это еще несколько вариантов.
Рекомендуемое время
Если у вас панкреатит, вы можете почувствовать себя лучше, придерживаясь определенного режима питания. Попробуйте есть несколько небольших приемов пищи и закусок в течение дня вместо трех больших.
Если вы быстро чувствуете сытость, полезно избегать еды и питья одновременно. Вы также можете почувствовать себя лучше, если не будете комбинировать определенные продукты или ингредиенты; Обратите внимание на то, как вы себя чувствуете после еды, и при необходимости внесите коррективы.
Советы по приготовлению
Избегайте жареной, тушеной или жареной пищи. Вместо этого попробуйте запекать, готовить на гриле, запекать, варить и готовить на пару. Жиров, таких как сливочное масло, сало и масла, лучше всего избегать, хотя вы можете терпеть небольшие количества для приготовления пищи.
Некоторые специи могут вызывать раздражение, но куркума и имбирь вкусны и полезны для пищеварения.
Соображения
В некоторых случаях люди с панкреатитом пытаются предотвратить симптомы, самостоятельно ограничивая свой рацион, что также способствует недоеданию. Хотя есть продукты, которые могут усугубить панкреатит, есть также много питательных продуктов, которые также способствуют здоровью пищеварительной системы и могут помочь уменьшить воспаление.
Например, растительные и нежирные источники животного белка, цельное зерно и продукты, богатые клетчаткой, содержат ключевые витамины и минералы, которые ваше тело может использовать для получения энергии, не оказывая чрезмерной нагрузки на пищеварительную систему.
Клетчатка является важным компонентом здорового питания, но вам может потребоваться скорректировать ее потребление в зависимости от того, как вы себя чувствуете. Если у вас симптомы острого панкреатита, вы можете придерживаться диеты с низким содержанием клетчатки, пока не почувствуете себя лучше.
Диетолог может помочь вам сделать выбор, который поможет вам контролировать ваше состояние и сохранить ваше здоровье. Правильное питание особенно важно в случаях тяжелого панкреатита, поскольку потребности организма в энергии могут увеличиваться.
Исследования показали, что когда пациенты с панкреатитом имеют недостаточный вес или находятся в критическом состоянии из-за таких инфекций, как сепсис, количество энергии, потребляемой их телом в состоянии покоя (расход энергии в состоянии покоя), может увеличиваться до 50%.
Изменения и диетические ограничения
Если у вас есть другие проблемы со здоровьем, вам может потребоваться скорректировать диету при панкреатите, чтобы обеспечить вам необходимое питание. Важно, чтобы вы сообщали о любых других диагнозах, которые у вас есть, со своим лечащим врачом и обращались за помощью в разработке диеты, которая поможет справиться с панкреатитом и другими проблемами.
Например, приступы панкреатита могут возникнуть при беременности. Однако ваши диетические потребности будут другими, когда вы беременны или кормите грудью, поэтому ваш план, возможно, придется скорректировать соответствующим образом.
Питание также является важным фактором, если у вас есть другое заболевание, которое влияет на ваше пищеварение. Например, если у вас воспалительное заболевание кишечника или муковисцидоз, у вас уже могут быть проблемы с мальабсорбцией. Заболевание желчного пузыря означает, что у вас больше шансов иметь симптомы пищеварения.
Если вы также страдаете диабетом, ваша поджелудочная железа уже работает изо всех сил или вообще не работает. В этом случае решения, которые вы принимаете в отношении того, что вы едите и пьете, будут иметь еще большее влияние на ваше общее состояние здоровья.
Кроме того, люди с высоким уровнем триглицеридов (гипертриглицеридемия) могут иметь более строгие параметры с точки зрения избегания или ограничения продуктов с высоким содержанием насыщенных жиров.
Гибкость
Если вы ужинаете вне дома и не знаете, сколько жира в том или ином блюде, спросите своего официанта. Возможно, вы сможете снизить содержание жира, попросив об обмене или замене, или разделив блюдо с кем-нибудь.
Обязательно читайте этикетки, когда делаете покупки в продуктовом магазине.По большей части вы захотите искать продукты с низким содержанием жира и обезжиренные. В наши дни их много, что упрощает соблюдение диеты. Однако помните: в то время как на этикетках указано количество жира на порцию, упаковка может содержать более одной порции.
Поддержка и сообщество
Если вы чувствуете разочарование или разочарование по поводу необходимости изменить способ питания, может быть полезно поговорить с другими людьми, которые прошли через то, что вы переживаете.
Присоединение к личной или онлайн-группе поддержки — это один из способов связаться с другими людьми, которые лечат панкреатит с помощью диеты.То, что им подходит, может не сработать для вас, но обмен идеями и поддержка друг друга могут помочь вам сохранить мотивацию.
Стоимость
Если ваш врач хочет, чтобы вы принимали пищевые добавки, вы обнаружите, что цена на витамины значительно варьируется в зависимости от типа, марки и дозы. Если у вас развивается внешнесекреторная недостаточность поджелудочной железы, и ваш врач хочет, чтобы вы начали заместительную терапию ферментами поджелудочной железы (PERT), это может стать еще одной дополнительной платой.
Как и пищевые и витаминные добавки, вы можете найти капсулы PERT в большинстве аптек и магазинов здорового питания.Продукт, который вам нужно приобрести, будет зависеть от комбинации ферментов и количества (единиц), которое ваш врач хочет, чтобы вы принимали с каждым приемом пищи.
Если у вас есть медицинская страховка, спросите своего врача, могут ли они прописать вам витамины, пищевые добавки или PERT. Ваша страховка может покрывать часть или всю стоимость. Однако при использовании PERT покрытие может быть ограничено на основании утверждения FDA.
Часто задаваемые вопросы
Какие витамины и добавки нужно принимать при панкреатите?
Ваш врач может посоветовать вам принимать искусственные пищеварительные ферменты, чтобы помочь вашему организму усваивать питательные вещества.Мультивитамины также могут помочь вам восполнить потерю питательных веществ из-за проблем с пищеварением при панкреатите. Ищите один с витаминами A, B12, D, E, K, фолиевой кислотой и цинком.
Можно ли есть бананы при панкреатите?
Спелые бананы — хороший вариант, потому что они легко перевариваются. Они также содержат большое количество клетчатки, что снижает риск образования камней в желчном пузыре и высокого уровня триглицеридов, которые иногда могут вызывать острый панкреатит.
Можно ли есть яйца при панкреатите?
Яичные желтки богаты жирами, которые трудно переваривать при панкреатите.Вместо того, чтобы есть целое яйцо, выбирайте яичные белки, так как они содержат мало жира и много белка.
Слово Verywell
Панкреатит может быть болезненным и неприятным состоянием, особенно когда он переходит в хроническую форму. Не существует единой диеты при панкреатите, подходящей для всех, но диета может сильно повлиять на ваше самочувствие. Знайте, что поиск правильного плана для вас может занять время, и поработайте со своим врачом, диетологом и / или диетологом, чтобы точно настроить диету поджелудочной железы, которая соответствует вашим потребностям.
10 удивительных продуктов для лечения поджелудочной железы
Поджелудочная железа выделяет важные ферменты и гормоны, необходимые для поддержания важных биологических функций, включая обмен веществ.
Важность этого органа становится еще более очевидной, когда человек борется с заболеваниями поджелудочной железы, такими как диабет, который может медленно, но неуклонно поражать различные органы, если его не лечить или контролировать.
Таким образом, поддержание здоровья поджелудочной железы не может быть достаточно напряженным.Есть много способов сделать это, но, пожалуй, самый важный из них — привести свой рацион в порядок.
В этой статье обсуждается роль поджелудочной железы в организме и пищевые продукты, которые могут помочь излечить этот жизненно важный орган.
Роль поджелудочной железы в организме человека
Поджелудочная железа — это железистый орган, расположенный в брюшной полости. Этот важный орган выполняет две основные функции:
- Экзокринная функция, помогающая переваривать пищу . Во время пищеварения поджелудочная железа вырабатывает ферменты поджелудочной железы, которые расщепляют более крупные молекулы — углеводы, белки и жиры — на более мелкие всасываемые молекулы.
- Эндокринная функция, регулирующая уровень глюкозы в крови . Поджелудочная железа контролирует гомеостаз глюкозы в крови, вырабатывая гормоны инсулин и глюкагон.
Проблемы со здоровьем, связанные с дисфункциональной поджелудочной железой
Основные проблемы со здоровьем, которые могут возникнуть, когда поджелудочная железа не функционирует должным образом, включают:
Панкреатит — воспаление поджелудочной железы; если его не лечить, он может ухудшиться или стать опасным для жизни. Диабет — это заболевание, при котором организм не может адекватно поддерживать уровень глюкозы в крови.
Контрольные признаки повреждения поджелудочной железы
Заметными симптомами заболеваний поджелудочной железы являются боль в животе, вздутие живота, тошнота, рвота, диарея и непреднамеренная потеря веса, все из которых могут увеличить риск недоедания.
Признаки и симптомы неконтролируемого уровня глюкозы в крови включают чрезмерную жажду, мочеиспускание, головокружение, помутнение зрения и непреднамеренную потерю веса.
Лечебные продукты для поджелудочной железы
Упор на растительную диету поддерживает здоровье поджелудочной железы.Разнообразные фрукты, овощи и цельнозерновые продукты при каждом приеме пищи содержат клетчатку, нежирный белок и множество витаминов, минералов и фитохимических веществ, которые предотвращают воспаление, улучшают здоровье кишечника и контролируют уровень сахара в крови.
Выбирайте продукты, которые обладают естественными противовоспалительными свойствами, а также обладают антиоксидантными свойствами, чтобы защитить пищеварительную систему и уменьшить повреждение клеток.
Ниже перечислены важные продукты, которые помогают вылечить поджелудочную железу и сохранить ее здоровье.
1. Листовые зеленые овощи
Листовые зеленые овощи, такие как шпинат и капуста, содержат витамин К, который снижает воспаление тканей.
Исследования также показали связь между потреблением темно-зеленых листовых овощей и снижением риска рака поджелудочной железы. (1)
2. Плоды с пурпурной кожурой
Плоды с пурпурной кожурой, такие как черника и красный виноград, содержат антоцианы. Один из многих антиоксидантных флавоноидов, содержащихся в кожуре фруктов, антоцианы могут оказывать благотворное влияние на контроль уровня сахара в крови и чувствительность к инсулину.(2)
3. Корень куркумы
Корень куркумы, входящий в семейство корней имбиря, представляет собой желто-оранжевую специю, распространенную в индийской кухне. Его биоактивное соединение куркумин помогает уменьшить воспаление.
Исследования показали, что куркумин может снизить частоту развития диабета из-за преддиабета, уменьшить воспаление при панкреатите, а также подавить рост клеток и вызвать апоптоз при раке поджелудочной железы. [rjdc1] (3) (4)
ТАКЖЕ ПРОЧИТАЙТЕ: Куркума: питание и преимущества
4.Корень солодки
Корень солодки уже давно используется в традиционной китайской медицине для лечения пищеварительных заболеваний, а также бактериальных и вирусных инфекций.
Также известно, что он сдерживает клеточное воспаление с участием нейтрофилов при остром панкреатите (5) и может оказаться полезным при лечении рака поджелудочной железы. (6)
Известно, что употребление солодки увеличивает уровень калия и артериальное давление в организме, что может оказаться опасным для людей с диагнозом гипертония.Поэтому следует избегать чрезмерного употребления солодки, чтобы предотвратить внезапный скачок артериального давления.
5. Пробиотики
Пробиотики — это живые культуры бактерий и дрожжей. Продукты с живыми культурами, такие как греческий йогурт, квашеная капуста и кефир, защищают пищеварительный тракт, улучшая микробиом.
Было изучено, что дисбаланс в микробиоме кишечника, вызванный чрезмерным ростом нездоровых бактерий (дисбактериоз), может проявляться в виде заболеваний поджелудочной железы.(7) Йогурт — один из лучших диетических источников полезных бактерий, которые могут помочь исправить этот дисбаланс и восстановить здоровую среду кишечника.
Употребление 3 порций обезжиренного или обезжиренного йогурта, содержащего активные пробиотические культуры, может облегчить пищеварение, защитить поджелудочную железу и улучшить пищеварительную систему в целом.
ТАКЖЕ ПРОЧИТАЙТЕ: Пробиотики: продукты питания, польза для здоровья и побочные эффекты
6. Крестоцветные овощи
Брокколи и другие крестоцветные овощи, такие как цветная капуста, брюссельская капуста и капуста, содержат флавоноиды апигенин и лютеолин, а также серосодержащие соединения, которые придают горький вкус.
Эти флавоноиды и соединения также обладают антиоксидантными и противовоспалительными свойствами, которые, как показали исследования, могут помочь предотвратить повреждение клеток и уменьшить маркеры воспаления. (8)
Исследователи также предположили, что повышенное потребление овощей семейства крестоцветных может помочь предотвратить рак поджелудочной железы. (9)
7. Сладкий картофель (
батат )
Батат (батат) считается ценным лекарственным растением из-за его противодиабетических и противовоспалительных свойств.
В недавнем исследовании белый сладкий картофель проявлял антигипергликемические эффекты, вызывая регенерацию клеток поджелудочной железы и улучшая инсулинорезистентность. (10)
8. Чеснок
Чеснок и его серосодержащие соединения обладают множеством преимуществ, включая противовоспалительное и антиоксидантное действие. Исследования также показывают, что он может снизить токсичность поджелудочной железы. (11)
ТАКЖЕ ПРОЧИТАЙТЕ: Подробное руководство по чесноку: что в нем, почему он полезен и многое другое
9.Грибы рейши
Грибы рейши являются сильными противовоспалительными и пребиотическими средствами. Исследования показали, что переваренные углеводы в этом виде грибов подавляют панкреатит за счет регуляции микробиоты. (12)
10. Имбирь
Имбирь — это противовоспалительное растение, которое также улучшает биохимические параметры диабета 2 типа, в том числе снижает уровень гликозилированного гемоглобина (HbA1C) и улучшает инсулинорезистентность и чувствительность. (13)
Советы по уходу за здоровой поджелудочной железой
Вот как вы можете изменить свой рацион и образ жизни для улучшения здоровья поджелудочной железы:
- Включите в каждый прием пищи разнообразные растительные продукты и ограничьте потребление рафинированных продуктов, а также насыщенных и трансжиров.
- Выполняйте упражнения каждый день и постепенно повышайте уровень физической активности по мере того, как вы со временем укрепите свою выносливость. Начните с разминки, чтобы растянуть тело, а затем переходите к 30-минутной тренировке, сочетая кардио и силовые упражнения.
- Держите себя достаточно увлажненным, выпивая не менее 8 унций воды в течение дня.
- Сведите к минимуму употребление алкоголя, насколько это возможно.
- Бросьте курить и присоединитесь к программе отказа от курения, если вам трудно сделать это самостоятельно.
Примечание: Добавки ферментов поджелудочной железы — коммерческая смесь амилазы, липазы и протеазы — могут облегчить симптомы мальабсорбции, вызванной заболеваниями поджелудочной железы.
Наиболее часто задаваемые вопросы о здоровье поджелудочной железы
Безопасно ли есть мясо и сладости при любом заболевании поджелудочной железы?
Мясо с высоким содержанием жира и добавление сахара в рацион не помогут, если вы страдаете каким-либо заболеванием поджелудочной железы. Чтобы улучшить здоровье поджелудочной железы, сосредоточьтесь на продуктах, богатых белком, с низким содержанием животных жиров и высоким содержанием антиоксидантов.
Если вы едите мясо или продукты животного происхождения, выбирайте нежирное мясо. А еще лучше перейти на растительный белок, который также увеличит потребление клетчатки. Выбирайте фасоль и чечевицу.
Также рассмотрите альтернативные молочные продукты (например, овсяное или миндальное молоко). А для сладкого варианта съешьте свежие фрукты.
Какие продукты вредны для поджелудочной железы?
Употребление в пищу продуктов с высоким содержанием жиров и сахара, а также чрезмерное потребление алкоголя могут нанести вред поджелудочной железе.
Поскольку некоторым людям может быть трудно исключить определенные продукты, рекомендуется ограничить употребление этих продуктов, включая все жареные продукты, мясные полуфабрикаты (хот-доги и колбасы), выпечку и десерты с добавлением сахара, напитки с добавлением сахара и полные продукты. -жирные молочные.
Обратите внимание на размер порции приправ, таких как майонез, заправки и масло / маргарин, поскольку эти продукты обычно полностью жирные.
Может ли здоровый образ жизни обратить вспять повреждение поджелудочной железы?
Здоровый образ жизни необходим для выздоровления и профилактики.Волшебной диеты не существует. Выбирайте продукты, которые естественным образом поддерживают процесс детоксикации организма, и поддерживайте обезвоживание с помощью воды.
Употребляйте богатые клетчаткой фрукты и овощи, нежирный белок и продукты, содержащие пробиотики. Изменение поведения может стать ключом к устранению любого ущерба здоровью. Итак, ограничьте потребление алкоголя, не курите и начните соответствующий режим упражнений.
Заключительное слово
Поджелудочная железа — это орган, вырабатывающий как ферменты, так и гормоны, и играет важную роль в регулировании метаболизма и облегчении функционирования других жизненно важных органов.Таким образом, здоровье поджелудочной железы имеет большое значение для общего состояния здоровья.
Правильное питание, активный образ жизни, употребление большого количества воды и отказ от алкоголя — это основополагающие шаги для защиты и сохранения поджелудочной железы.
Рекомендации
- Янсен Р.Дж., Робинсон Д.П., Штольценберг-Соломон Р.З. и др. Употребление фруктов и овощей обратно связано с раком поджелудочной железы. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3522747/. Опубликовано в декабре 2011 г.
- Khoo HE, Azlan A, Tang ST, Lim SM.Антоцианидины и антоцианины: цветные пигменты в качестве продуктов питания, фармацевтических ингредиентов и потенциальные преимущества для здоровья. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5613902/. Опубликовано 13 августа 2017 г.
- Chuengsamarn S, Rattanamongkolgul S, Luechapudiporn R, Phisalaphong C, Jirawatnotai S. Экстракт куркумина для профилактики диабета 2 типа. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3476912/. Опубликовано в ноябре 2012 г.
- Бимонте С., Барбьери А., Леонгито М. и др. Куркумин противоопухолевые исследования при раке поджелудочной железы.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4963909/. Опубликовано 16 июля 2016 г.
- Fakhari S, Abdolmohammadi K, Panahi Y, et al. Глицирризин ослабляет повреждение тканей и уменьшает накопление нейтрофилов при экспериментальном остром панкреатите. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3885464/. Опубликовано 15 декабря 2013 г.
- Yue Q, Gao G, Zou G, Yu H, Zheng X. Натуральные продукты в качестве дополнительного лечения рака поджелудочной железы: последние тенденции и достижения. https: //www.ncbi.nlm.nih.gov/pmc/articles/PMC5292383/. Опубликовано 2017.
- Акшинтала В.С., Талукдар Р., Сингх В.К., Гоггинс М. Микробиом кишечника при заболеваниях поджелудочной железы. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6314887/. Опубликовано: январь 2019 г.
- Cartea ME, Francisco M, Soengas P, Velasco P. Фенольные соединения в овощах Brassica. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6259264/. Опубликовано 30 декабря 2010 г.
- Ли Л-и, Ло И, Лу М-дон, Сюй С-у, Линь Х-дуэт, Чжэн Цз-цян. Потребление крестоцветных овощей и риск рака поджелудочной железы: метаанализ.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4336706/. Опубликовано 12 февраля 2015 г.
- Shih C-K, Chen C-M, Varga V и др. Белый сладкий картофель уменьшает гипергликемию и восстанавливает островки поджелудочной железы у мышей с диабетом. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7217293/. Опубликовано 2 марта 2020 г.
- H; DMZAH. Чеснок (allium sativum) как противоядие или защитное средство от естественной или химической токсичности: всесторонний обновленный обзор. https://pubmed.ncbi.nlm.nih.gov/32068926/.Опубликовано 2020.
- Джаячандран М., Сяо Дж., Сюй Б. Критический обзор полезных для здоровья свойств съедобных грибов через микробиоту кишечника. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5618583/. Опубликовано 8 сентября 2017 г.
- Khandouzi N, Shidfar F, Rajab A, Rahideh T., Hosseini P, Mir Taheri M. Влияние имбиря на сахар в крови натощак, гемоглобин A1c, аполипопротеин B, аполипопротеин A-I и МАЛОНДИАЛДЕГИД у пациентов с диабетом 2 типа. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4277626/.Опубликовано 2015.
Советы и рецепты по питанию — Национальный фонд поджелудочной железы
Это очень важный раздел для нас в Национальном фонде поджелудочной железы. Мы осознаем, что качество жизни важно для всех нас, но, безусловно, это гораздо большая проблема для людей и их близких, пытающихся справиться с хроническими заболеваниями.
Наша цель — предоставить поддержку и информацию по всем аспектам повседневной жизни, включая питание, лечение, обезболивание и практические советы.
Пациентам с заболеванием поджелудочной железы часто бывает трудно вообще есть. Даже когда вы чувствуете себя хорошо, вам все равно нужно быть очень осторожным, чтобы соблюдать диету с низким содержанием жиров. Ниже приведены некоторые рекомендации, и, как всегда, ваш врач лучше всего подскажет, как правильно питаться. Обратите внимание, что иногда легче есть небольшими порциями несколько раз в день, чем пытаться сесть за три больших приема пищи.
Диета с низким содержанием жиров
Количество жиров, которые вы должны съедать, зависит от вашего веса и роста, но средний человек считает, что вы не должны потреблять более 50 граммов жира в день. Потребление жира может составлять от 30 до 50 граммов жира, в зависимости от переносимости. Ежедневное потребление жиров не следует концентрировать на одном приеме пищи, а распределять в течение дня, возможно, на 4-6 небольших приемов пищи. Употребление в пищу куриных грудок и большей части рыбы без костей помогает снизить содержание жира в блюдах. Также помогает приготовление пищи с использованием пэм или любого кулинарного спрея вместо масел.Если вам нужна влага, можно добавить обезжиренный куриный бульон.
Поваренная книга НПФ
НПФ обновил и выпустил новую печатную поваренную книгу, версию поваренной книги в электронном виде, а также напечатанное карманное руководство по оздоровлению, ориентированному на пациента. В кулинарной книге представлены полезные, вкусные и обезжиренные рецепты для больных панкреатитом, раком поджелудочной железы, а также для пациентов с детским панкреатитом и их семей. Он также включает раздел «О поджелудочной железе». Щелкните здесь, чтобы получить электронную книгу рецептов.
Карманный путеводитель по здоровью
Карманный справочник содержит советы, рекомендации и информацию по диете и оздоровлению пациентов как с панкреатитом, так и с раком поджелудочной железы.Щелкните здесь, чтобы просмотреть карманный справочник.
Поваренная книга и карманный справочник стали возможными благодаря гранту на комплексную программу питания, предоставленному Abbvie.
Чтобы заказать Поваренную книгу NPF или Карманное руководство , нажмите здесь.
Перед тем, как перейти на новую диету, программу упражнений или лечебную терапию, проконсультируйтесь с врачом.
Закуски
Алкоголь и обезвоживание
Если у вас заболевание поджелудочной железы, важно никогда не употреблять алкоголь.Исследования показали, что обезвоживание вызывает воспаление поджелудочной железы. Всегда пейте много жидкости. Пациенту рекомендуется всегда иметь при себе бутылку с водой или любой другой жидкостью. Употребление Gatorade или других спортивных напитков — хороший способ избежать обезвоживания.
Перерыв
Иногда лучше дать отдых поджелудочной железе и ограничить прием пищи. Если у вас обострение, ваш врач может даже порекомендовать отказаться от еды в течение дня или двух. При сильной боли можно соблюдать диету, состоящую из прозрачных жидкостей.К прозрачным жидкостям относятся яблочный, клюквенный и белый виноградный сок, желатин и бульон. Однако прозрачная жидкая диета не является полноценной с точки зрения питания, и диету следует продвигать, как только появится переносимость дополнительной пищи, и в соответствии с графиком, который вам дал врач.
диет, которые можно и что нельзя делать после панкреатита — Сан-Диего — Sharp Health News
10 октября 2016 г.
Поджелудочная железа — не один из самых красивых органов тела, как сердце или легкие. Это тоже не один из ненужных органов, как аппендикс или почка.Вы не видите и не чувствуете этого каждый день своей жизни, и большинство людей не знают, что он делает. Но на самом деле это более важно для вашего здоровья, чем вы можете себе представить.
«Основная роль поджелудочной железы заключается в выработке гормонов, таких как инсулин, и других ферментов, участвующих в переваривании пищи, в частности сахаров», — говорит доктор Эрик Алайо, гастроэнтеролог из медицинского центра Sharp Chula Vista, работающий в компании Sharp. «Когда поджелудочная железа воспаляется, вызывая панкреатит, это может вызвать серьезные симптомы и даже быть опасными для жизни.”
По данным Национального фонда поджелудочной железы, ежегодно более 300 000 пациентов госпитализируются по поводу острого панкреатита. Несмотря на большие успехи в области интенсивной терапии за последние 20 лет, уровень смертности от острого панкреатита остается на уровне примерно 10 процентов от всех случаев.
Как можно заболеть панкреатитом?
«У некоторых пациентов развивается панкреатит без четкой причины или связи с каким-либо другим заболеванием», — говорит д-р Алайо. «Наиболее частыми факторами панкреатита являются курение и злоупотребление алкоголем, побочные эффекты лекарств, аутоиммунные заболевания, высокий уровень триглицеридов и проблемы с камнями в желчном пузыре.”
Симптомы панкреатита включают постепенную или внезапную боль в верхней части живота, которая усиливается после еды. Другие симптомы — болезненный живот, лихорадка, тошнота, рвота и учащенный пульс. Острый панкреатит может проявляться, как и другие заболевания брюшной полости, такие как аппендицит или камни в желчном пузыре, и, как и эти состояния, требует немедленной медицинской помощи.
Лечение тяжелого острого панкреатита обычно включает введение зонда для питания в обход поджелудочной железы и перемещение переваренной пищи непосредственно в тонкий кишечник; Пациенты с легким панкреатитом должны получать жидкости внутривенно без еды через рот (также известный как NPO).После лечения пациентам необходимо скорректировать свой рацион, чтобы снизить вероятность рецидива.
Доктор Алайо предлагает пациентам, выздоравливающим от острого панкреатита, начинать только с прозрачных жидкостей, таких как бульон или желатин. Если организм хорошо это переносит, пациенты могут добавлять другие продукты.
Рекомендации по диете после панкреатита:
- Придерживайтесь диеты с высоким содержанием белка и низким содержанием жиров с содержанием не более 30 г жира в день
- Ешьте меньшими порциями и чаще
- Бросьте курить или жевать табак
- Потерять вес (если у вас избыточный вес)
- Не употребляйте алкоголь
Dr.Алайо предлагает пациентам встретиться с диетологом для составления диеты, обеспечивающей достаточное количество калорий для поддержания здорового веса и избегания таких жиров, как:
- Красное мясо, свинина, баранина и утка
- Кулинарные масла, включая оливковое масло и все жареные продукты
- Молочные продукты, такие как все сыры, маргарин, масло, сливки, обычное молоко и мороженое
- Все орехи и ореховое масло
«Если вы испытываете симптомы панкреатита, вам необходимо немедленно обратиться к врачу или в отделение неотложной помощи. , — говорит д-р.Алайо. «Соблюдая осторожную диету, пациенты, перенесшие панкреатит, могут вести здоровый и активный образ жизни».
8 продуктов, за которые ваша поджелудочная железа будет вам благодарна
Поджелудочная железа — важная часть нашей пищеварительной системы. Он не только регулирует и нейтрализует кислую пищу, поступающую в наш желудок, ферменты, выделяемые поджелудочной железой, также помогают в переваривании углеводов, белков и липидов. Здоровая поджелудочная железа означает регулируемое потребление сахара и лучшую пищеварительную систему в организме.
Здесь, в AdMe.ru, мы подготовили список продуктов, за которые ваша поджелудочная железа определенно будет вам благодарна.
1. Куркума
Куркуму часто называют естественным противовоспалительным средством, которое помогает уменьшить боль, вызванную ощущением жжения в нашей поджелудочной железе. Мало того, он также стимулирует выработку инсулина в поджелудочной железе, который регулирует уровень сахара в крови и предотвращает диабет.
2. Чеснок
Возможно, вы слышали, как люди советуют есть чеснок и мед натощак.Чеснок — природный антибиотик, и сочетание его с различными продуктами питания многократно усиливает его действие. Чеснок можно использовать в дополнение к меду, луку, пажитнику и т. Д. Эти комбинации, как известно, повышают ваш иммунитет, восстанавливая ткани различных внутренних органов, включая поджелудочную железу.
3. Шпинат
Обогащенный витамином B и железом, шпинат удовлетворяет основные потребности вашей поджелудочной железы. Железо помогает предотвратить воспаление, а витамин B питает поджелудочную железу.Смешайте шпинат с луком, чтобы приготовить салат, или приготовьте жаркое из шпината с чесноком, чтобы порадовать поджелудочную железу. Шпинат богат агентом по борьбе с раком под названием MGDG (моногалактозилдиацилглицерин), который может снизить шансы заболеть раком поджелудочной железы.
4. Брокколи
Брокколи и другие крестоцветные овощи, такие как капуста, цветная капуста и капуста, известны своими свойствами, которые борются с раковыми клетками в поджелудочной железе, сохраняя при этом орган здоровым и здоровым.Эти овощи содержат легкоусвояемые питательные вещества, богатые флавоноидами, которые помогают укрепить механизм детоксикации нашего организма.
5. Красный виноград
Красный виноград содержит ресвератрол, фенольное вещество, которое также считается мощным антиоксидантом. Он помогает уменьшить воспаление поджелудочной железы, а также разрушает раковые клетки поджелудочной железы.
Специалисты советуют принимать один раз в день порцию красного винограда в самом сыром виде. Люди также предпочитают употреблять красное вино, чтобы получить те же преимущества.Однако есть его в сыром виде гораздо полезнее, чем на любом другом этапе.
6. Сладкий картофель
Верите ли вы в теорию о том, что если пища похожа на какой-либо орган в нашем теле, она помогает воспитать этот конкретный орган? Как грецкие орехи вместо мозгов, сельдерей для костей и помидоры для сердца, сладкий картофель по форме и цвету очень похож на поджелудочную железу.
При этом сладкий картофель снижает риск рака поджелудочной железы до 50%.Он также стабилизирует уровень сахара в крови, постепенно высвобождая сахар в кровоток.
7. Орегано
Орегано является многообещающим средством лечения заболеваний, вызванных окислением, таких как диабет, поскольку он содержит фенольные антиоксиданты. Если сообщения соответствуют действительности, орегано является мощным антигипергликемическим веществом, а также полезен для поджелудочной железы.
8. Одуванчик
Чай из одуванчиков уже известен тем, что выводит токсины из печени и поджелудочной железы, что в конечном итоге помогает восстановить поврежденные ткани поджелудочной железы, одновременно увеличивая выработку желчного сока.Экстракт корня одуванчика помогает бороться с раковыми клетками, не оказывая сильного воздействия на незлокачественные.
Бонус: Советы по поддержанию здоровья поджелудочной железы:
Разве этой информацией не стоит делиться? Что ж, тогда поделитесь, если хотите! Если вы думаете, что знаете что-то еще, что может быть полезно для вашей поджелудочной железы, сообщите нам об этом в комментариях.


 Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу. После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 — диета комфортная и не предполагает отказа от широкой группы продуктов.
Стол №5 — это пища, приготовленная на пару или отварная, пудинги и заливное, нежирное мясо, птица и рыба, продукты, богатые пектинами и клетчаткой: зерновой хлеб, сладкие ягоды, макароны, овощи. Питаться нужно часто и понемногу — это позволяет ЖКТ усваивать пищу, не включая «аварийный режим». Желательно есть как минимум пять раз в день, но порции должны быть небольшими. Кстати, такая диета будет полезна не только тем, кто страдает от серьезных заболеваний печени и поджелудочной железы. Она поможет восстановиться после чрезмерного застолья. Даже здоровым людям знакомы такие симптомы, как тяжесть в желудке, тошнота, метеоризм и расстройство желудка — расплата за переедание или непривычную пищу. После праздников с их бесконечными обедами и возлияниями будет полезно временно переключиться на мягкую диету, чтобы вернуть пищеварение в норму. Стол №5 — диета комфортная и не предполагает отказа от широкой группы продуктов. При боли в поджелудочной железе назначают обезболивающие средства для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации функции пищеварения, а также ферментные препараты (при хроническом панкреатите вне периода обострений). Ферменты, которые содержатся в них, практически не отличаются от наших собственных ферментов и помогают справиться с усвоением пищи, если поджелудочная железа не может вырабатывать достаточное количество панкреатического сока. Кроме того, в некоторых случаях назначают желчегонные средства, антисекреторные вещества (так называемые Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы).
При боли в поджелудочной железе назначают обезболивающие средства для купирования острых приступов, антациды для восстановления уровня желудочной кислотности и нормализации функции пищеварения, а также ферментные препараты (при хроническом панкреатите вне периода обострений). Ферменты, которые содержатся в них, практически не отличаются от наших собственных ферментов и помогают справиться с усвоением пищи, если поджелудочная железа не может вырабатывать достаточное количество панкреатического сока. Кроме того, в некоторых случаях назначают желчегонные средства, антисекреторные вещества (так называемые Н2-блокаторы гистаминовых рецепторов и ингибиторы протонной помпы). Из-за воспаления поджелудочной железы возникает резкие боли в желудке, тошнота, нередко рвота. Только правильное питание поможет при панкреатите.
Из-за воспаления поджелудочной железы возникает резкие боли в желудке, тошнота, нередко рвота. Только правильное питание поможет при панкреатите. Их варят на воде с небольшим количеством молока. Готовая каша должна быть полужидкая.
Их варят на воде с небольшим количеством молока. Готовая каша должна быть полужидкая. Лучше отдать предпочтение перепелиным яйцам. Они легче усваиваются.
Лучше отдать предпочтение перепелиным яйцам. Они легче усваиваются.
 Больному панкреатитом нет необходимости придерживаться очень строгой диеты. В меню пациента входит большой набор блюд, богатых важными витаминами и микроэлементами. При соблюдении всех правил и рекомендаций можно избежать повторных приступов панкреатита и навсегда забыть о неприятных симптомах болезни.
Больному панкреатитом нет необходимости придерживаться очень строгой диеты. В меню пациента входит большой набор блюд, богатых важными витаминами и микроэлементами. При соблюдении всех правил и рекомендаций можно избежать повторных приступов панкреатита и навсегда забыть о неприятных симптомах болезни. Полноценное питание возможно лишь в стадии ремиссии.
Полноценное питание возможно лишь в стадии ремиссии.